Introdução:
A Doença de Addison, termo que designa a insuficiência adrenal primária, define-se pelas manifestações clínicas da deficiência de glucocorticóides e/ou mineralocorticóides, devidos à falência do córtex suprarrenal.1-4
É uma doença rara, no entanto, estudos recentes demonstraram um aumento da sua prevalência, especialmente em mulheres1e manifesta-se frequentemente entre a segunda e a quarta décadas de vida.5
A apresentação clínica é muitas vezes insidiosa e inespecífica com fadiga, anorexia, perda ponderal, hipotensão ortostática, vómitos, mialgias e hiperpigmentação. Por esse motivo, o diagnóstico é muitas vezes tardio.1,2,4-7A maioria dos casos apresenta-se por uma crise adissoniana aguda, em contexto de serviço de urgência, potencialmente fatal.1,3,4
A Doença de Addison tem várias etiologias descritas, sendo a autoimune a mais comum nos países desenvolvidos (muitas vezes em associação a outras afecções autoimunes). Causas outras são a infeciosa, neoplásica, genética e iatrogénica.1,3,4-6
Na suspeita diagnóstica é necessário um estudo analítico inicial que inclui o doseamento de hormona adrenocorticotrófica (ACTH) e cortisol.1,6Esta determinação é anterior ao início da terapêutica com corticoesteróides e permite detetar a deficiência em glucocorticóides. Níveis de cortisol sérico baixos (<5µg/dL) e valores elevados de ACTH (superior a duas vezes o limite superior do normal) definem a doença.1
Não diagnosticada esta condição pode ser fatal, sendo por isso importante uma elevada suspeição clínica.2,4,7
A terapêutica de eleição é a hidrocortisona numa dose total diária de 15 a 25 mg administrada por via oral em esquema de duas ou três doses, sendo que a dose matinal deverá ser superior, de forma a mimetizar o ritmo circadiano.1,3-5Como alternativa, poder-se-á optar pela prednisolona 3-5 mg/dia, em dose única ou dividida em duas tomas.1,4
O prognóstico desta patologia melhorou drasticamente com o aumento da disponibilidade do tratamento com corticoesteróides.1
Descrição do caso:
Utente do sexo feminino, caucasiana, de 25 anos, residente em Londres. À altura da descrição do caso em férias na Ilha da Madeira. Com antecedentes pessoais de anemia, em suplementação oral com ferro. Sem hábitos tabágicos, etílicos ou toxicofílicos. Mãe e avó materna com história de patologia tiroideia, que não soube especificar, e sem outros antecedentes familiares de relevo.
Recorreu ao Serviço de Urgência (SU) à periferia no dia 16 de julho de 2019 por anorexia, astenia, náuseas, vómitos e perda ponderal de 18Kg, com 12 meses de evolução, agravamento progressivo, com tonturas e hiperpigmentação na pele e mucosas associadas. Parto eutócico três meses antes, decorrente de uma gravidez sem intercorrências à exceção de baixo aumento ponderal, num total de 5 Kg. Quando inquirida negou episódios de lipotimia, dor abdominal, cefaleia ou outras queixas associadas.
À observação apresentava-se emagrecida, com pele hiperpigmentada e manchas na região dos mamilos, superfícies extensoras, axilas (Fig. 1), região inguinal, língua (Fig. 2) e mucosa jugal (Fig. 3), que se documentaram com autorização da utente. Encontrava-se apirética, com uma tensão arterial (TA) de 89/63mmHg e frequência cardíaca de 119 bpm. Sem outras alterações clinicamente relevantes ao exame objetivo.
A utente foi encaminhadapara oSU hospitalar, com suspeita diagnóstica de Doença de Addison, e com o objectivo de melhor caracterizar e gerir o caso. Após contacto com o Serviço de Endocrinologia foi pedido o estudo analítico detalhado, o qual se encontra representado na Tabela 1 e donde se destaca: anemia normocítica normocrómica (hemoglobina de 8,5g/dL), função renal, hepática e ionograma sem alterações. Do ponto de vista endocrinológico apresentava: ACTH: > 2000 pg/mL (referência: 7,2 a 63,3 pg/mL), aldosterona: 8,56ng/dL (referência: 1 a 31 ng/dL), renina: 787,10 ng/mL, (referência: 4,2 a 45,6 ng/mL), cortisol: 0,3µg/dL (referência: 6,7 a 22,6µg/dL) hormona estimulante da tiróide (TSH): 0,01mUI/L (referência: 0,30 a 4,70 mUI/L), tiroxina livre (T4L): 2,3ng/dL (referência: 0,6 a 1,7ng/dL), TRAb 0,32 U/L (referência: 0,00 a 1,50 U/L) e anticorpos anti-tiroglobulina: 232 ng/mL ( referência: ≤ 115 ng/mL). A tomografia computorizada abdominal e ecografia tiroideia não revelaram alterações.
Foi de imediato proposto internamento, para estabilização clínica, que a utente recusou. Iniciou 100 mg de hidrocortisona, por via endovenosa, e foi-lhe prescrito 30 mg/dia (20 mg de manhã e 10 mg à noite) do mesmo fármaco por via oral para cumprimento em ambulatório. Iniciou propanolol 40 mg/dia em dose única para tratamento da tireotoxicose.
Na consulta de reavaliação de Endocrinologia, a 10 de Setembro de 2019, em data prévia ao regresso da utente ao Reino Unido, a utente apresentava melhoria da anorexia, astenia e hiperpigmentação (Figuras 4 e 5), bem como aumento ponderal de 13 Kg.
Destaca-se que, à data, os anticorpos anti-21 α-hidroxilase estavam pendentes.
Comentários/ Discussão:
As manifestações clínicas de insuficiência suprarrenal podem variar desde uma evolução insidiosa até uma forma súbita, com crise addisoniana, com elevada morbimortalidade. No caso da apresentação insidiosa, os sintomas são muitas vezes inespecíficos e o diagnóstico tardio.1-3,7
Neste caso, a maior pista diagnóstica foi a hiperpigmentação exuberante. Para os sintomas de anorexia, astenia, náuseas, vómitos e perda ponderal contribuiu a tireotoxicose, comorbilidade com provável etiologia numa tiroidite pós-parto (de resolução espontânea e sem necessidade de terapêutica farmacológica).
Com a documentação deste caso pretende-se salientar a necessidade do reconhecimento dos sintomas em fases precoces da doença principalmente em patologias mais raras, como a Doença de Addision, onde o elevado nível de suspeição é necessário.
Quadro I
Estudo Analítico
| | | |
| Parâmetro | Resultado | Valores de referência |
| Hemoglobina | 8,5g/dL | 11,5-16 g/dL |
| Cortisol (manhã) | 0,3 µg/dL | 6,7-22,6 µg/dL |
| ACTH | >2000 pg/mL | 7,2-63,3 pg/mL |
| T4L | 2,3 ng/dL | 0,6-1,7 ng/dL |
| TSH | 0,01 mUI/L | 0,3-4,7 mUI/L |
| Anticorpos anti-tiroglobulina | 232 ng/mL | ≤ 115 ng/mL |
| TRAb | 0,32 U/L | 0-1,5 U/L |
| Aldosterona | 8,56 ng/dL | 1-31 ng/dL |
| Renina | 787,10 ng/mL | 4,2-45,6 ng/mL |
ACTH - corticotrofina; T4L - tiroxina livre; TSH - hormona estimulante da tiróide; TRAb - anticorpos anti-receptor da hormona estimulante da tiróide
Figura I
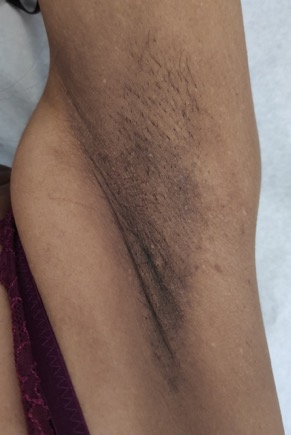
Hiperpigmentação - Região axilar
Figura II
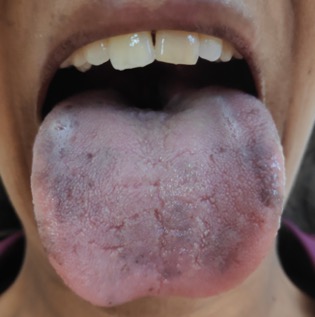
Hiperpigmentação - Língua
Figura III
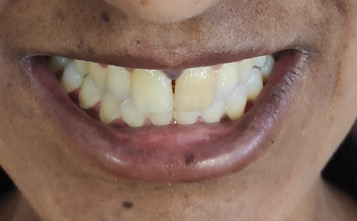
Hiperpigmentação - Lábios e gengiva
Figura IV
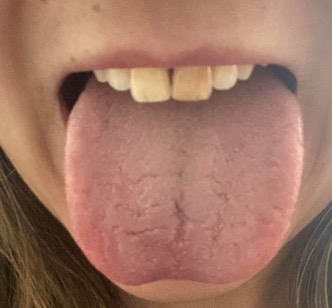
Língua, após tratamento
Figura V
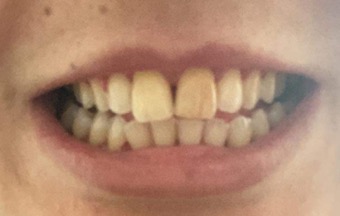
Lábios e gengiva, após tratamento
BIBLIOGRAFIA
1 Barthel A, et al. An Update on Addisons Disease. Experimental and Clinical Endocrinology & Diabetes. 2019; 127: 165-75
2 Afroz S, Bain S. Addisons Disease: A Diagnostic Dilemma. Mymensingh Med. 2017. 26: 671-5
3 Burton C, Cottrell E, Edwards J. Addisons Disease: identification and management in primary care. British Journal of General Practice. 2015. 65 (638): 488-90
4 Chakera A, Vaidya B. Addison Disease in Adults: Diagnosis and management. The American Journal of Medicine. 2010. 123(5), 40913.
5 Hellesen A, Bratland E, Husebye E. Autoimmune Addisons disease An update on pathogenesis. Annales dEndocrinologie. 2018. 79: 157-63
6 Hinz L, Kline G, Dias V. Addison´s Disease in Evolution: An Illustrative Case and Literature Review. Endocrine Practice. 2014. 20 (9): 176-9.
7 Saevik A, et al. Clues for early detection of autoimmune Addisons disease - myths and realities. Journal of Internal Medicine. 2018. 283(2):1909.






