INTRODUÇÃO
O Síndrome cerebeloso, caracterizado por hipotonia, alteração da marcha e de equilíbrio estático e tremor intencional, apresenta várias etiologias, nomeadamente neoplásica, auto-imune, vascular, traumática, tóxica, degenerativa e infecciosa. Relativamente a esta última, os vírus e as bactérias são os agentes mais comuns, dependendo da idade e do estado de imunocompetência do indivíduo. A Legionella pneumophila, agente etiológico de pneumonia atípica, está entre os agentes infecciosos que pode cursar com este quadro neurológico[1].
A Legionella pneumophila é um bacilo aeróbico gram negativo, facilmente inalado em gotas de água pelo ser humano. Identifica-se em casos esporádicos ou epidemias, porém a sua transmissão não é entre pessoas, antes devido ao contacto com a mesma fonte dos organismos por exemplo, em aparelhos de ar condicionado e tanques de água. Entre os factores de risco reconhece-se o tabagismo, como causa de deficiente acção mucociliar, e a deficiência na imunidade celular, seja ela inata ou adquirida, como é o caso dos doentes corticotratados [2].
Dos 70 serogrupos identificados, a virulência varia entre si. AL. pneumophila serogrupo 1 é responsável por 70-90% dos casos em adultos. Sendo um organismo fastidioso e de difícil isolamento, a sua identificação faz-se através da antigenúria urinária e/ou cultura das secreções brônquicas [3, 4].
Uma vez estabelecida a infecção, a Legionela causa uma pneumonia aguda fibrinopurulenta com alveolite e bronquiolite. As manifestações extrapulmonares são raras, entre elas a mais comum é a afectação do miocardio. Para além deste, este agente pode infectar gânglios linfáticos, fígado, baço, rim, medula óssea e o sistema nervoso central (3.7%)[1].
No sistema nervoso central pode afectar qualquer componente. O espectro de manifestações clínicas varia desde confusão até uma franca encefalopatia (79% dos casos), neuropatia periférica (17%) e miosite, que tendencialmente são precoces no curso da doença, podendo manifestar-se semanas após a sua debelação. O envolvimento cerebeloso é comum, apresentando-se predominantemente com disartria (79%) e ataxia cerebelar (72%). A dismetria, o nistagmo e disdiadococinesia são menos frequentes (10%)[5].
Os autores reportam um caso de uma apresentação rara da doença do legionário com envolvimento neurológico precoce.
CASO CLÍNICO
Homem de 29 anos, autónomo, fumador (14 unidades maço/ano), e empregado de escritório, deu entrada no serviço de urgência por um quadro com três dias de evolução com disartria, ataxia da marcha e febre, sendo orientado para a neurologia. Negava consumo de etanol ou drogas ilícitas e outros sinais/sintomas neurológicos, nomeadamente, cefaleias, vertigem, disfagia, disfonia e diplopia. Objectivamente, acordado, orientado no tempo e espaço, colaborante, com funções superiores preservadas, disartria escândida, fundo ocular normal, nistagmo vertical e restantes nervos cranianos com função preservada. Dismetria apendicular bilateral e marcha de base alargada com lateropulsão bilateral. Não apresentava défices motores ou sensitivos álgicos ou posturais, sinais meníngeos ou alterações dos reflexos osteoarticulares. Verificada ainda febre (temperatura auricular 39.9ºC).
Assumido, síndrome pancerebeloso de instalação aguda associado a febre pelo que realizou tomografia computorizada (TC) cranioencefálica e punção lombar. A TC não revelou alterações e o estudo do liquor cefaloraquidiano (LCR) também se revelou normal (6 leucócitos, proteínas 0.24g/L e glicose 0.8g/L) documentando-se uma pressão de abertura elevada (25 cmH2O). Colheu amostras de LCR para microbiológico (bacteriano e virico) e hemoculturas que foram estéreis. Realizou RMN encefálica (figura 1) que evidenciou hiperssinal do corpo caloso com áreas de restrição à difusão de moléculas de água no esplénio do corpo caloso e no joelho e no terço anterior do corpo caloso, traduzindo neste contexto clínico aspectos sugestivos de encefalite; referência ainda para a redução global da amplitude do espaço subaracnoideu supra e infratentorial em consonância com a identificação de hipertensão intracraniana. Neste momento é solicitada a intervenção da medicina interna para colaboração no sentido de interpretação do quadro sistémico da doente.
Após uma revisão sistemática verificou-se que o doente nos últimos três dias sentia náuseas, apresentava dejecções diarreicas sem sangue ou muco, dispneia para médios esforços, tosse seca escassa e mialgias associados ao quadro inicial. Um exame físico cuidado identifica taquipneia, com hipersudorese, saturação periférica de oxigénio em ar ambiente 92% e auscultação pulmonar com diminuição do múrmurio vesicular e broncofonia à esquerda. Completou estudo com raio X do tórax (figura 2) no qual se identifica uma hipotransparência no ápice do lobo inferior esquerdo. Gasometricamente com insuficiência respiratória tipo I (ratio pO2/FiO2 189). Analiticamente com leucocitose (12890/µL, normal 4000-11000//µL), neutrofilia (11450/µL, normal 2000-7500/µL), proteína C reactiva elevada (460mg/L, normal 0-5mg/L), lesão renal aguda (creatinina 1.31mg/dL, normal 0.7-1.2mg/dL e ureia 39mg/dL, normal 10-50mg/dL), alterações hidro-eletrolíticas (hiponatremia 127mmol/L, normal 135-145mmol/L e hipofosfatémia 0.69mmol/L, normal 0.87-1.45mmol/L), alterações do perfil hepático (TGO 50 U/L normal 10-34U/L; TGP 29 U/L normal 10-44U/L) e elevação de CK total (980U/L normal 24-204U/L).
Com esta informação complementar assume-se o diagnóstico de pneumonia atípica, iniciando-se antibioterapia com levofloxacina e a pesquisa de antigénio urinário da legionella e serologias de agentes atípicos, nomeadamente Chlamydia pneumoniae, Mycoplasma pneumoniae e Legionella pneumophila. As serologias para Chlamydia e Mycoplasma resultaram negativas, como também serologias para vírus da hepatite B e C e Vírus da Imunodeficiência Humana. Do restante estudo complementar obtivemos um antigénio urinário para Legionella pneumophila S1 positivo e seroconversão IgM/IgG após repetição da serologia da L. pneumophila à 8ª semana. O doente completou 14 dias de levofloxacina com resolução de todo o quadro e não se verificaram sequelas neurológicas.
DISCUSSÃO
A legionelose é uma doença de distribuição universal que afecta predominantemente os pulmões. Após um período de 2 a 10 dias, o doente começa a manifestar sintomas inespecíficos como febre, fadiga, naúseas, mialgias e arrepios. Os sintomas respiratórios podem não estar presentes no quadro clínico inicial mas desenvolvem-se com a progressão da doença como verificámos no caso apresentado. A tosse é comum, inicialmente seca. Os sintomas gastrointestinais e neurológicos, quando presentes, são habitualmente proeminentes. Entre os gastrointestinais identificamos a diarreia, usualmente aquosa e não sanguinolenta, a naúsea, os vómitos e a dor abdominal. Quanto aos sintomas neurológicos, estes podem incluir: cefaleias, letargia, confusão, ataxia cerebelosa, agitação e estupor desproporcionais ao grau de alterações metabólicas, nomeadamente febre, hipoxemia e hiponatremia [4].
A ataxia cerebelosa é rara na legionelose e é também causada por outros agentes, sobretudo vírus (echo, coxsackie, polio e herpes virus) e Mycoplasma pneumoniae, logo o diagnóstico diferencial deve ser levantado. No caso aqui apresentado as manifestações neurológicas eram distintivas. Em média aparecem 4.5 dias após o início do quadro infeccioso [6]. Neste doente a sua fruste clínica respiratória e gastrointestinal não foram suficientemente relevantes para recorrer a avaliação médica. A disartria e a ataxia, os sintomas neurológicos mais frequentemente reportados nestes casos (79% e 72%, respectivamente), pela sua exuberância levam a que os doentes recorram aos clínicos [3,5].
O estudo complementar de diagnóstico permite pelos básicos hemograma e bioquímica identificar pistas para o seu diagnóstico. Ao associarmos as alterações típicas de um síndrome inflamatório sistémico, a aminotransferases elevadas, hiponatremia, hipofosfatemia e creatinina cinase elevada, identificámos um conjunto de alterações sugestivas de Doença do Legionário[4]. Outras alterações também identificadas são proteinúria e hematúria. Alterações no líquido cefalorraquidiano são raras, podendo surgir elevação de proteínas, eritrócitos e leucócitos, sem isolamentos culturais [5]. O diagnóstico de legionelose no nosso caso acabou por ser confirmado pela seroconversão IgM/IgG, pela antigenúria positiva para Legionella pneumophila S1 e pela resposta à antibioterapia.
A sensibilidade e especificidade dos vários testes de diagnóstico variam de 60 a 100%, sendo mais elevadas no lavado brônquico. Uma especial referência para a pesquisa de antigenúria urinária, comummente solicitada. Primeiro de referir que esta apenas detecta o serótipo 1, o mais comum, pelo que pode ser negativa e, segundo, que a sua positividade persiste por semanas, mesmo após tratamento adequado[2].
Os meios de imagem vêm neste caso complementar uma anamnese e exame físico exaustivos. A radiografia torácica pode ser inicialmente normal, embora progrida para opacidades algodonosas ou de aparência nodular multilobular. A TC e RM cerebrais podem ser normais. A RM pode porém identificar alterações a nível da junção temporo-parieto-ocipital, lobo parietal, corpo caloso e no córtex occipital [6]. Os electroencefalogramas mostram frequentemente difusa desaceleração consistente com encefalopatia tóxica ou podem ser normais [5].
A fisiopatologia da disfunção neurológica na doença dos legionários permanece especulativa. A disseminação da bactéria a partir de um foco pneumónico já foi demonstrada, contudo, muito raramente foi isolada no sistema nervoso central. Na ausência de invasão directa do sistema nervoso central, aLegionellapode produzir sintomas neurológicos ou por produção de uma neurotoxina ou por mecanismos imunomediados[3,5].
Apesar de raro, o envolvimento neurológico durante a infecção porLegionellafrequentemente afecta de forma grave os indivíduos previamente saudáveis. As manifestações neurológicas geralmente tornam-se aparentes vários dias antes do decurso da doença e são o motivo de observação pelos clínicos. Este caso realça a imperiosidade de uma boa anamnese com exame físico completo para uma melhor compreensão do quadro do doente. A sua singularidade é devida ao predomínio das manifestações neurológicas, pouco comuns nas infecções porLegionella pneumophila. Nestes casos, um elevado grau de suspeição diagnóstica é fundamental para um tratamento adequado e atempado.
Figura I
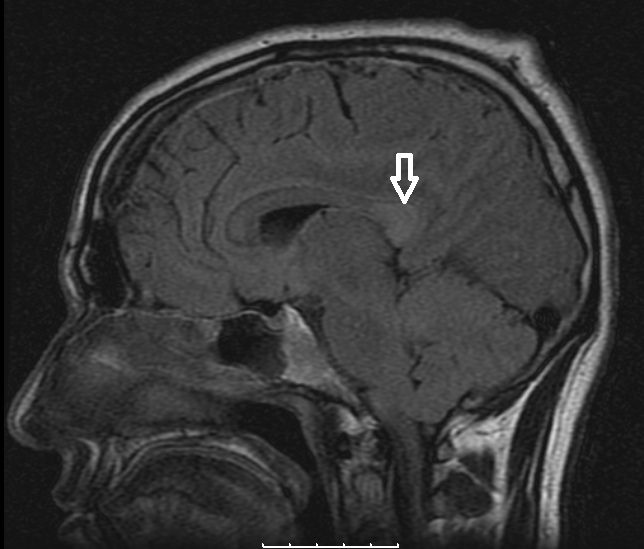
RM encefálica com evidência de hipersinal do corpo caloso com áreas de restrição à difusão de moléculas de água no esplénio do corpo caloso e no joelho e no terço anterior do corpo caloso, traduzindo neste contexto clínico uma encefalite.
Figura II
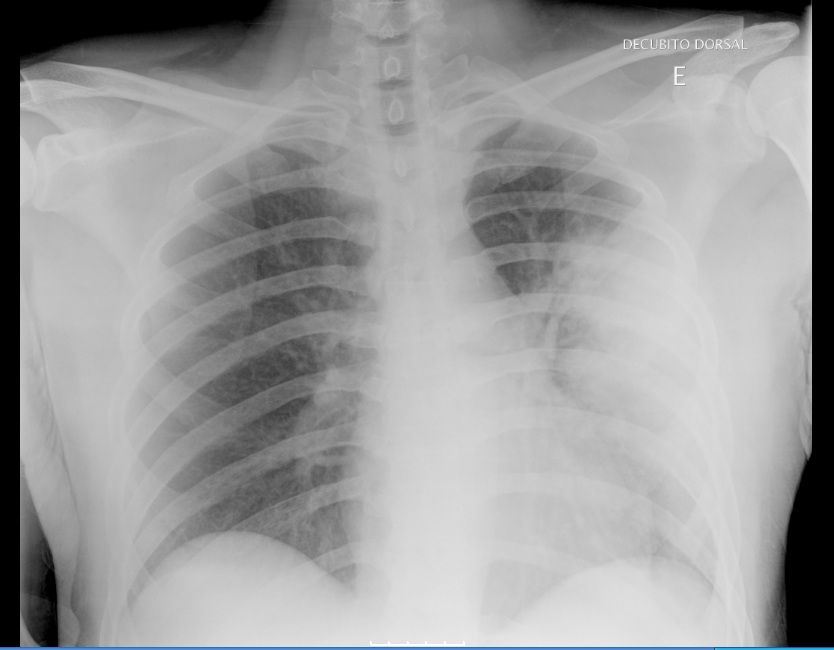
RX tórax posteroanterior identifica uma hipotransparência no ápice do lobo inferior esquerdo
BIBLIOGRAFIA
[1] K. H. Kulkarni, S. B. Thorat, S. C. Wagle, and S. V Khadilkar, Focal neurological manifestations in Legionellosis, J. Assoc. Physicians India, vol. 53, pp. 7313, Aug. 2005.
[2] B. S. Fields, R. F. Benson, and R. E. Besser, Legionella and Legionnaires Disease: 25 Years of Investigation, Clin. Microbiol. Rev., vol. 15, no. 3, pp. 506526, Jul. 2002.
[3] Y. Jamilloux, S. Jarraud, G. Lina, J. Etienne, and F. Ader, [Legionella, Legionnaires disease]., Med. Sci. (Paris)., vol. 28, no. 67, pp. 63945, Jan. 2012.
[4] J. Carratalà and C. Garcia-Vidal, An update on Legionella., Curr. Opin. Infect. Dis., vol. 23, no. 2, pp. 1527, Apr. 2010.
[5] S. A. Shelburne, M. A. Kielhofner, and P. S. Tiwari, Cerebellar involvement in legionellosis., South. Med. J., vol. 97, no. 1, pp. 614, Jan. 2004.
[6] J. C. Morgan, Reversible corpus callosum lesion in legionnaires disease, J. Neurol. Neurosurg. Psychiatry, vol. 75, no. 4, pp. 651654, Apr. 2004.
[7] A. I. Weir, I. Bone, and D. H. Kennedyt, Neurological involvement in legionellosis, no. January, pp. 603608, 1982.
[8] N. Morelli, E. Battaglia, and P. Lattuada, Brainstem involvement in Legionnaires disease., Infection, vol. 34, no. 1, pp. 4952, Feb. 2006.

