Introdução
Pileflebite refere-se à trombose supurativa e inflamatória da veia porta ou uma das suas tributárias (1), que pode complicar um quadro de sépsis intra- abdominal de qualquer etiologia. A mortalidade é elevada, sendo o valor descrito na bibliografia de 25%. A maioria dos casos surge como complicação de apendicite, diverticulite, ou colangite (2), sendo o presumível mecanismo fisiopatológico a ocorrência de infecções em órgãos cuja drenagem venosa ocorre pela veia porta (3). É importante diferenciar esta patologia da trombose simples da veia porta, uma vez que a etiologia, tratamento e prognóstico são marcadamente diferentes (4). Para além da necessidade de antibioterapia de largo espectro com cobertura para bactérias gram- negativas e anaeróbias, a necessidade de hipocoagulação é um tema controverso (5).
Caso clínico
Um homem caucasiano de 56 anos, apresentou-se ao serviço de urgência com um quadro com 2 dias de evolução de episódios de hematemeses, associados a dor abdominal, que evoluiu para melenas. Previamente ao inicio deste quadro o doente estaria no seu estado de saúde habitual.
Como antecedentes prévios apresentava apenas diabetes melitus tipo 2, com 2 anos de evolução tratada com metformina. O doente trabalhava como condutor de veículos pesados, e negava consumo de tabaco, álcool ou drogas.
Os sinais vitais do doente à apresentação estavam normais. O exame físico não apresentava alterações significativas exceptuando ligeiras queixas de dor à palpação abdominal na região epigástrica. O baço e o fígado não eram palpáveis. Analiticamente apresentava anemia microcítica e hipocrómica com valor de 7,3 g/dL. Não apresentava alterações das restantes linhagens celulares, nem alterações da função renal, ou alterações hepáticas. Foi transfundido com 2 unidades de glóbulos vermelhos.
Realizada endoscopia digestiva alta, que confirmou úlcera duodenal activa com pontos de hematina (classificação de Forrest classe IIC). O doente passou ao internamento para vigilância e tratamento médico de úlcera activa.
Menos de 48 horas após o internamento iniciou um quadro de febre, associado a mialgias, astenia e anorexia, sem outras queixas especificas. O exame objectivo não apresentava alterações significativas. Realizado novo controlo analítico que revelou elevação marcada da gamaglutamiltranspeptidase (GGT), com valor de 460 U/L e da Fosfatase alcalina de 432 U/L. Também estava patente uma elevação da Proteína C reactiva com valor de 15,67 mg/dL. Para esclarecimento do quadro, foi realizado TAC abdominal, revelando vários nódulos hepáticos, o maior de 25mm, a favor de abcessos ou quistos complexos. Observava-se também um trombo na veia porta direita, sem outras alterações significativas (imagem 1). Realizada ecografia abdominal, com intuito de drenagem dos abcessos para colheita microbiológica. Na ecografia observado trombo na veia porta (imagem 2). Realizada aspiração ecoguiada de material da maior lesão nodular, com saída de cerca de 20 ml de pus, a confirmar em definitivo o diagnóstico de abcesso hepático.
Imagem 1- TAC abdominal onde é visível o trombo na bifurcação da veia porta com múltiplos abcessos na imagem á esquerda; o maior dos abcessos é visível na imagem á direita Imagem 2- Ecografia abdominal a revelar trombo com 2 por 1 cm visível na veia porta
Cultura microbiológica do material recolhido não apresentou crescimento. Foi ainda realizada colonoscopia que não revelou qualquer alteração.
O doente iniciou antibioterapia de largo espectro com Piperacilina+ Tazobactam e realizou endoscopia digestiva alta de controlo, tendo sido decidido iniciar hipocoagulação. Manteve- se antibioterapia durante quatro semanas e hipocoagulação durante seis meses. O doente não apresentou outras intercorrencias nem complicações durante todo este período. Realizado controlo ecografico após quatro semanas de tratamento, que revelou o desaparecimento do trombo séptico e resolução dos abcessos hepáticos.
Discussão
Apesar de a maioria dos casos de pileflebite surgirem associados a apendicite e diverticulite, há relatos secundários a colecistite, pancreatite e obstrução intestinal (6, 7, 8). Pode ocorrer a partir de qualquer infecção intra- abdominal numa localização cuja drenagem venosa seja feita através da veia porta, mas também por contiguidade (9). O estudo laboratorial revela habitualmente elevação dos marcadores inflamatórios mas também elevação da fosfatase alcalina em três a quatro vezes o normal e gama glutamil transferease em cinco a dez vezes (10). Os exames de imagem são cruciais para estabelecer o diagnostico, podendo o trombo ser visualizado por tomografia axial computorizada ou ecografia. O tratamento implica antibioterapia empírica com cobertura de bactérias gram negativas e anaeróbios, até obtenção de isolamento microbiológico e antibiograma. A necessidade de hipocoagulação é controversa, sendo que dos dados recolhidos parece haver uma tendência para maior sobrevivência nos doentes hipocoagulados, mas nenhum dos estudos avaliados apresentou significância estatística (11).
No caso apresentado, a presença de múltiplos abcessos no trajecto vascular da veia porta, estabeleceu que se trataria de um trombo séptico, constituindo um caso de pileflebite complicado por abcessos hepáticos. A relação temporal e a ausência de outra patologia intra- abdominal, excluída por tomografia computorizada e colonoscopia, estabelece que a úlcera duodenal foi o ponto de partida da infecção. O processo pode ter ocorrido por disseminação séptica ou por fistulização. A ausência de crescimento microbiológico está provavelmente associada ao facto de habitualmente as pileflebites serem constituídas por bactérias anaeróbias e serem polimicrobianas. A antibioterapia instituída foi orientada pelas indicações da bibliografia consultada, constituindo a piperacilina+ tazobactam uma das opções para tratamento não só de casos de pileflebite, como de abcessos hepáticos e outras infecções intra- abdominais. A opção de instituir hipocoagulação foi baseada nos dados recolhidos na literatura, sendo que o desaparecimento do trombo num período inferior a quatro semanas, sem intercorrências, apoia esta decisão e poderá ter contribuído para o desfecho favorável do caso.
Da pesquisa realizada, este trata-se do terceiro caso relatado de pileflebite que tem como ponto de partida uma úlcera duodenal.
Conclusão
Inúmeras patologias intra- abdominais comuns se podem complicar com a ocorrência de pileflebite. Este caso é um exemplo em que uma úlcera duodenal sem critérios de gravidade poderia ter tido um resultado catastrófico caso o diagnostico não fosse estabelecido. Para alem da antibioterapia instituída, trata-se de mais um caso em que a hipocoagulação não trouxe complicações e poderá ter influenciado o prognóstico.
Os autores são da opinião que o diagnostico de pileflebite deve estar presente em todos os doentes com quadros sépticos associados a patologias intra- abdominais, com resposta desadequada a tratamento convencional ou com evolução desfavorável ou que não estejam totalmente esclarecidos.
Figura I
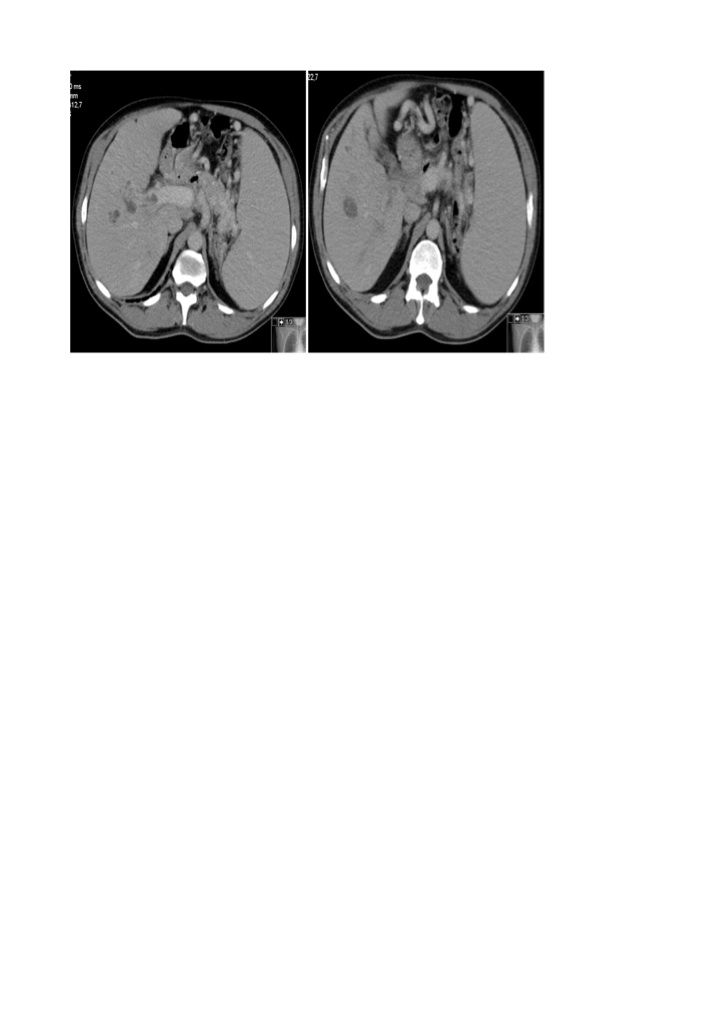
Imagem 1- TAC abdominal onde é visível o trombo na bifurcação da veia porta com múltiplos abcessos na imagem á esquerda; o maior dos abcessos é visível na imagem á direita
Figura II
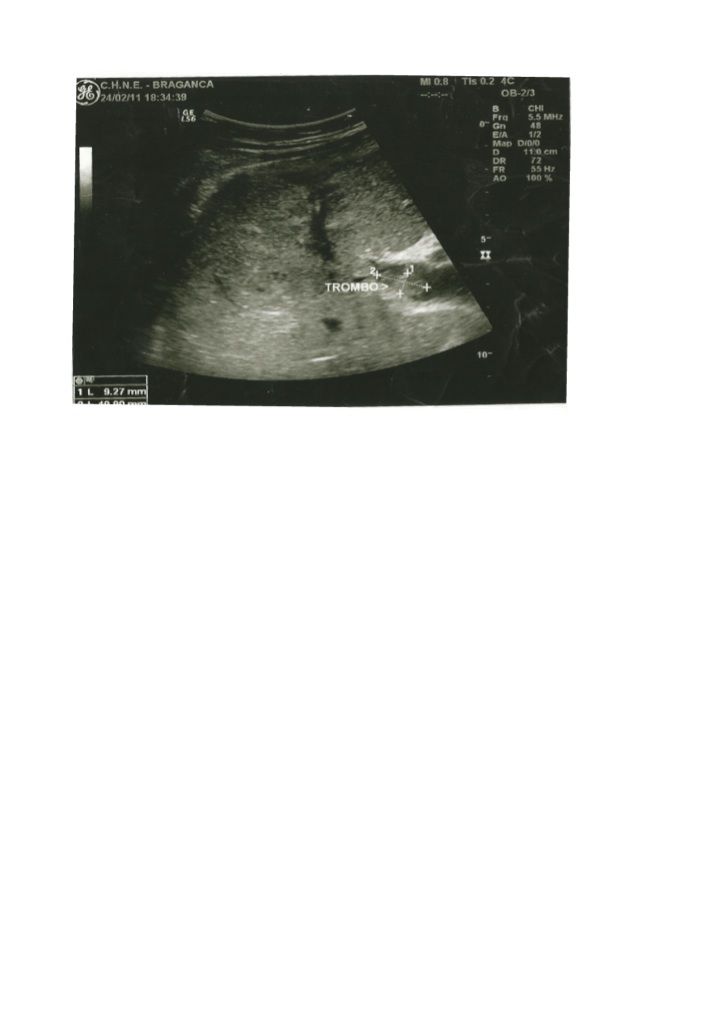
Imagem 2- Ecografia abdominal a revelar trombo com 2 por 1 cm visível na veia porta
BIBLIOGRAFIA
1. Perez - Cruet MJ , Grable E, Drapkin MS , Jablons DM, Cano G: Pylephlebitis associated with diverticulitis . South Medical Journal 86:578, 1993
2.Gajendran M, Muniraj T and Yassin M; Diverticulitis complicated by pylephlebitis: a case report; Journal of Medical Case Reports 2011, 5:514
3.R. M. Plemmons, D. P. Dooley, and R. N. Longfield; Septic Thrombophlebitis of the Portal Vein (Pylephlebitis): Diagnosis and Management in the Modern Era; Clin Infect Dis. 21 (5): 1114-1120 , 1995
4. Kasper DL, Sahani D, Misdraji J: Case records of the Massachusetts General Hospital. Case 25-2005. A 40-year-old man with prolonged fever and weight loss. N Engl J Med 2005, 353:713-722
5. Baril N; Wren S; Radin R; Ralls P; Stain S. The role of anticoagulation in pylephlebitis. Am J Surg 1996 Nov;172(5):449-53.
6.Menéndez-Sánchez P, Gambí-Pisonero D, Villarejo-Campos P, Padilla-Valverde D, Martín-Fernández J; .Septic thrombophlebitis of the portal vein due to acute cholecystitis.; ; Cir Cir. 2010 Sep-Oct;78(5):439-41.
7.Ruatagi T , Uy EM , Rai M; Pyogenic liver abscesses secondary to pylephlebitis complicating acute on chronic pancreatitis; Journal of digestive diseases 2012; 13; 439- 443
8.Bruschi E, Graziani G, Conte M V A, Valentino M; Pylephlebitis secondary to strangulated umbilical hernia with small bowel ischemia ; Emergency Care Journal 2013; volume 9:e12
9.Tsao YT, Lin SH, Cheng CJ, Chang FY. Pylephlebitis associated with acute infected choledocholithiasis. Am J Med Sci 2006; 332:85.
10. Saxena R, Adolph M, Ziegler JR, et al. Pylephlebitis: a case report and review of outcome in the antibiotic era. Am J Gastroenterol 1996; 91:1251.
11.Kanellopoulou T, Alexopoulou A, Theodossiades G, et al. Pylephlebitis: an overview of non-cirrhotic cases and factors related to outcome. Scand J Infect Dis 2010; 42:804.



