Introdução
A fasciolíase hepática constitui um problema de saúde pública; é endémica em várias regiões carenciadas do planeta, nomeadamente na América do Sul, Norte de África e Médio Oriente. É estimado que 2,6 milhões de pessoas estejam infetadas em mais de 70 países e que 180 milhões estejam em risco, com maior prevalência descrita na Bolívia e Peru [1, 2]. A Organização Mundial de Saúde classificou-a como negligenciada e emergente nos viajantes ou na população migratória [3]. Portugal é referido como um país com elevada taxa de infeção [4], sendo maior a prevalência no norte do país [5].
A fasciolíase hepática é causada por um platelminta da classe dos tremátodes, a Fasciola hepatica, que é a espécie mais responsável pela doença (incluindo em Portugal). Infeta gado ovino, caprino e bovino em climas tropicais ou amenos, e tem como hospedeiro intermediário o caracol de água doce, entre nós do género Lymnaea truncatula. A transmissão ao homem é ocasional, pela ingestão da forma metacercaria (enquistada) nas plantas aquáticas (habitualmente agriões crus) ou água contaminada. Depois da ingestão, o parasita tem tropismo hepatobiliar, causando hemorragia e lesão hepática (na fase aguda) num processo que pode durar até 3 meses. Eventualmente alcançará a árvore biliar onde matura e persiste vários anos (fase crónica) [5, 6].
Caso Clínico
Doente do sexo feminino, 61 anos, reformada fabril, residente em área rural no Alentejo, em saúde aparente até Setembro de 2011, altura em que inicia quadro de dor abdominal no hipocôndrio direito, acompanhada de náuseas, vómitos e anorexia com três semanas de duração. Tinha antecedentes familiares de neoplasia (cólon, mama, laringe e pulmão). Da investigação inicial pelo médico assistente, foi valorizada a ecografia abdominal reveladora de lesão hepática heterogénea com 12mm sugestiva de etiologia neoplásica, determinando internamento em Serviço de Cirurgia, onde se registou episódio de febre. A tomografia computorizada (TC) confirmou lesão infiltrativa, hipodensa, subcapsular, ocupando vários segmentos posteriores do lobo direito, com captação irregular de contraste. Efetuou endoscopia digestiva alta e baixa, mamografia e ecografia mamária, que foram negativos, sendo referenciada à Cirurgia hepato-biliar onde efetuou a biopsia hepática ecoguiada que revelou granulomas epitelioides de tipo tuberculoide com necrose caseosa, compatível com hepatite granulomatosa necrotizante. Por este motivo foi internada no Serviço de Doenças Infeciosas do Hospital de Curry Cabral. Na reavaliação exaustiva do caso, apurou-se que, do ponto de vista epidemiológico, a doente tinha contacto com ovelhas e consumia água de regadio e que no quadro inicial de dor abdominal e febre, apresentou eosinofilia periférica de 29% (1.66x103).
As serologias para brucelose e febre Q foram negativas. O rastreio autoimune foi negativo. A serologia para Toxocara canis foi negativa. O diagnóstico de fasciolíase hepática foi confirmado serologicamente (título de 1/320 por hemaglutinação indireta) e na revisão histológica foi valorizado adicionalmente um infiltrado inflamatório eosinofílico.
A doente foi tratada com triclabendazol 500mg em toma única, com melhoria clínica e imagiológica, esta última com resolução lenta.
Discussão
O caso descrito ilustra bem em que medida o diagnóstico de fasciolíase hepática continua a ser negligenciado; apesar da presença de dor abdominal, febre e eosinofilia o diagnóstico foi evocado tardiamente perante a contextualização epidemiológica de lesão hepática granulomatosa.
As manifestações clínicas da fasciolíase hepática diferem de acordo com a fase da doença. Neste caso correspondiam à fase aguda (hepática), que está associada a maior morbilidade [7]. A tríade clássica caracteriza-se por febre, hepatomegalia e dor abdominal localizada ao hipocôndrio direito ou epigastro, podendo associar-se a sintomas gerais, sintomas cutâneos (urticária e prurido) e respiratórios (tosse seca e crises asmatiformes) [8, 9]. Analiticamente, a eosinofilia é o achado mais frequente (até 80%), mas ocorre também hipergamaglobulinémia, anemia, elevação da velocidade de sedimentação e das transaminases [7, 10]. Durante a fase crónica (biliar), o parasita reside no trato ou vesícula biliar podendo causar episódios de cólica biliar, colangite e, mais raramente hemobilia e pancreatite aguda [7, 9].
O diagnóstico continua a ser um desafio uma vez que os sintomas são inespecíficos, a apresentação clínica ocorre em duas fases e tem um longo período de latência [3]. Na fase aguda o diagnóstico baseia-se em serologia positiva para Fasciola e nas alterações imagiológicas chamativas. Na fase crónica, o diagnóstico baseia-se na presença de ovos ou parasitas nas fezes ou na vesícula biliar [9].
A imagiologia hepática é frequentemente sugestiva, embora neste caso os aspetos característicos tenham ficado obscurecidos pela suspeita neoplásica. A ecografia abdominal identifica habitualmente áreas hipoecogénicas nodulares subcapsulares ou peribiliares, ou estruturas vermiformes no trato biliar (fase crónica), mas é a TC com contraste que melhor carateriza esta entidade, tal como no caso descrito, identificando múltiplas lesões focais, pequenas (2-10mm diâmetro) e hipodensas, bem como ramificações em túnel, frequentemente com localização subcapsular, que se confundem com metástases ou abcessos. Na fase crónica, a TC pode mostrar lesões calcificadas tipo pipoca. A Ressonância Magnética é sobreponível, com hipersinal em T2 [11].
No caso descrito, a biopsia hepática foi efetuada na ausência de suspeição de fasciolíase e o seu resultado desencadeou o rastreio de tuberculose e de outras entidades que podem apresentar o padrão de granuloma epitelióide. A biopsia hepática tem baixa especificidade para fasciolíase, pelo que não está indicada por rotina. Pode mostrar infiltrado polimorfonuclear com predomínio eosinofílico, granulomas com ou sem ovos (sobretudo na fase aguda), tecido necrótico e fibrose peri-ductal (fase crónica) [10]. A revisão histológica veio demonstrar o infiltrado eosinofílico característico.
O diagnóstico neste caso foi confirmado por serologia, a partir do teste de hemaglutinação indireta, embora o ELISA (Enzime-Linked immunosorbent Assay) seja o mais utilizado. Estes testes e a biologia molecular por PCR (Polymerase chain reaction) têm sensibilidade e especificidade superiores a 90% [3, 7]. A pesquisa de ovos nas fezes tem pouco interesse na fase aguda, por só serem libertados quando o parasita alcança a árvore biliar [7].
O triclabendazol é atualmente o fármaco de escolha, com taxas de cura superiores a 80% para as duas fases. Foi utilizada uma dose única oral de 10mg/kg, que pode chegar a 20mg/kg nos casos mais graves ou de falência terapêutica. Tem bom perfil de segurança e tolerância [12].
Quadro I
Situações onde o diagnóstico de Fasciolíase deve ser considerado
| |
| |
| História de ingestão de agriões |
| Eosinofilia |
| Febre de etiologia a esclarecer |
| Dor abdominal atípica |
| Lesões intra-hepáticas focais |
| Hepatite granulomatosa |
| Serosite ou meningite com eosinofilia do líquido e eosinofilia periférica |
| História familiar de fasciolíase |
| Cólica biliar ou colangite, com ecografia abdominal sem alterações |
Quadro II
Critérios de cura após tratamento
| |
| |
| Alívio sintomático |
| Normalização de eosinofilia |
| Diminuição do título da serologia |
| Regressão das lesões (nos exames de imagem) |
Figura I
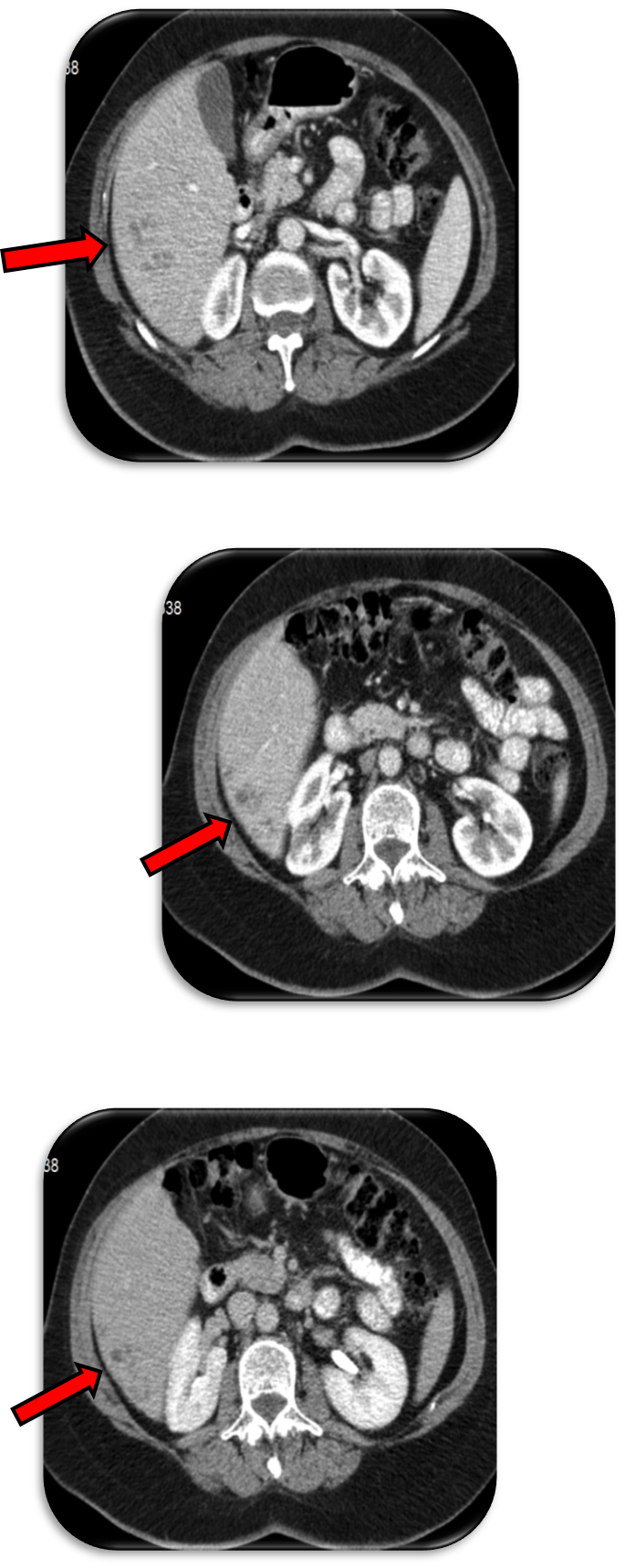
Imagens de TC Abdominal com contraste endovenoso. As setas apontam as lesões hepáticas. Estas apresentam-se como múltiplas pequenas lesões focais, hipodensas e de localização sub-capsular
BIBLIOGRAFIA
1. Furst T, Keiser J, Utzinger J. Global burden of human food-borne trematodiasis: a systematic review and meta-analysis. Lancet Infect Dis. 2012; 12: 210221.
2. Cabada MM, White Jr. AC. New developments in epidemiology, diagnosis, and treatment of fascioliasis. Curr Opin Infect Dis. 2012, 25: 518522.
3. Fica A, Dabanch J, Farias C, Mastro M, Weitzel T. Acute fascioliasisclinical and epidemiological features of four patients in Chile. Clin Microbiol Infect. 2012; 18: 9196.
4. Mandell GL, Bennett JE, Dolin R. Mandell, Douglas, and Bennetts - Principles and Pratice of Infectious Diseases. 7th edition. Churchill Livingstone. 2010.
5. Calretas S, Laiz M, Simão A, Carvalho A, Rodrigues A, Sá A, et al. Seis casos de fasciolíase hepática. Medicina Interna. 2003; 10: 185-192.
6. Albuquerque e Sousa J, Machado J, Morgado A, Partidário J, Proença R. Fasciolíase hepática dois casos clínicos e revisão. Revista O médico. 1988; 508-516.
7. Saba R, Korkmaz M, Inan D, Mamikoğlu L, Turhan Ö, Günseren F, et al. Human fascioliasis. Clin Microbiol Infect. 2004; 10: 385387.
8. Ozela DB, Yagbasana A, Karaman A. An uncommon liver mass and hypereosinophilia: Acute Fascioliasis. J Med Cases. 2013; 4: 785-788.
9. Arjona R, Riancho JA, Aguado JM, Salesa R, González-Macías J. Fascioliasis in developed countries: a review of classic and aberrant forms of the disease. Medicine (Baltimore). 1995; 74: 13-23.
10. Aksoy DY, Kerimoglu D, Oto A, Erguven S, Arslan S, Unal S, et al. Infection with Fasciola hepatica. Clin Microbiol Infect. 2005; 11: 859861.
11. Cantisani V, Cantisani C, Mortelé K, Pagliara E, DOnofrio M, Fernandez M, et al. Diagnostic imaging in the study of human hepatobiliary fascioliasis. Radiol med. 2010; 115: 8392.
12. Keiser J, Engels D, Büscher G, Utzinger J. Triclabendazole for the treatment of fascioliasis and paragonimiasis. Expert Opin Investig Drugs. 2005; 14: 1513-1526.


