Introdução
A tuberculose permanece ainda como um grave problema de saúde pública mundial, principalmente nos países menos desenvolvidos. Durante o ano de 2013 foram notificados 2195 novos casos de tuberculose em Portugal, a que corresponde uma taxa de incidência de 21,1/100.000 habitantes , números que colocam o nosso país ainda acima do nível considerado de baixa incidência1. Dos casos notificados neste período cerca de 20% corresponderam a situações de tuberculose extrapulmonar exclusiva, a qual pode apresentar focalizações em qualquer órgão e apresentar expressões clínicas muitas vezes inusitadas. É bem conhecido o polimorfismo da doença, que lhe mereceu o epíteto clássico, mas pleno de actualidade, de a grande simuladora.
Pela inespecificidade e amplitude das suas manifestações clínicas, o diagnóstico das apresentações menos comuns de tuberculose é por vezes menosprezado e, por isso mesmo, frequentemente tardio. Tendo em conta a elevada prevalência que a doença ainda apresenta entre nós, torna-se premente uma redobrada atenção em face de manifestações clínicas de carácter infeccioso de evolução atípica, nunca perdendo de vista a hipótese diagnóstica de tuberculose.
Caso Clínico
Doente do sexo masculino, 74 anos, enviado ao Serviço de Urgência por tumefacção dolorosa localizada à falange média do 3º dedo da mão esquerda, com cerca de um mês de evolução. Referia febre não quantificada , sem predomínio circadiano, e astenia marcada, negando outras queixas relevantes, nomeadamente sudação ou perda de peso recente. Havia sido submetido a antibioterapia de largo espetro intra-dialítica, sem melhoria.Nos antecedentes pessoais, destacava-se diabetes mellitus tipo II, fibrilhação auricular permanente e insuficiência renal crónica em programa de hemodiálise, iniciado sete meses antes do internamento, com cateter dialítico implantado na veia subclávia direita por falência de fístula artério-venosa.Habitualmente medicado com Darbopoetina, Óxido de Ferro, Vitaminas B e D, Ácido Fólico, Varfarina, Amiodarona, Pantoprazol, Glimepirida, Sitagliptina, Sinvastatina e Clorazepato Dipotássico.Foi internado no Serviço de Medicina para esclarecimento do quadro.
Objectivamente, apresentava mau estado geral, com IMC 18.Eupneico sem cianose. Febril (temperatura timpânica 38,7ºC).Pele e mucosas descoradas.Sem adenopatias palpáveis nas cadeias eletivas.Catéter de diálise implantado na veia subclávia direita.Auscultação cardíaca- tons cardíacos arrítmicos com frequência 78 ppm, sem sopros; TA: 123/65 mm Hg.Auscultação pulmonar-murmúrio vesicular mantido e simétrico, sem ruídos adventícios.Abdómen depressível e indolor; sem organomegálias papáveis.Edema, dor e rubor da parte média da falange distal do 3º dedo da mão esquerda, sem flutuação e sem solução de continuidade cutânea esem envolvimento articular. Sem edemas dos membros inferores. Ao exame neurológico apresentava-se vígil, lúcido , colaborante, orientado, sem sinais meningeos ou deficit focal.
Analiticamente apresentava:4,06 Eritrocitos; Hb 11,3 g/dL; Hct 39,1% ;VGM 96 fl; leucócitos 2000 / 63,5% Neutrófilos ; plaquetas 51. 000; VS 15 mm/ 1ªh;Glicémia 137 mg/dL; creatinnia 3,6 mg/dL; ionograma e função hepática sem alterações; Proteína C Reactiva 2,2mg/dL; calcémia 8,7 mg /dL;electroforese de proteínas sem alterações, nomeadamente pico monoclonal;serologia para VIH negativa; marcadores tumorais ( CA-19-9, CEA, NSE) negativos.
O ECG aprtesentava fibrilhação auricular com resposta ventricular controlada.A radiografia de tórax não apresentava alterações pleuro-parenquimatosas de carácter evolutivo.
A radiografia da mão esquerda mostrava lesão lítica proximal, justa articular, na falange média do 3º dedo da mão esquerda (Fig. 1).
Para estudo mais detalhado da lesão foi efetuada TAC da mão, confirmando-se lesão óssea lítica permeativa no terço proximal da falange média do 3º dedo da mão esquerda, metáfise-epifisária, com afilamento e disrupção focal da cortical óssea em topografia palmar, coexistindo espessamento e densificação dos tecidos de partes moles envolventes, sem extensão à superfície articular (Fig.2).
Procedeu-se a biópsia cirúrgica da lesão, envolvendo apenas partes moles, que mostrou: fragmentos de tecido conjuntivo fibroso, sem tecidos ósseos, onde só se reconhece revestimento focal por sinoviócitos; intenso processo inflamatório crónico agudizado; nos vários cortes efectuados observaram-se granulomas histiocitários sem necrose; áreas abecedadas e quísticas nas regiões centrais, contendo acentuada quantidade de BAAR ( coloração de Zhiel-Neelsen positiva) (Fig. 3). A cultura de fragmento de biópsia do osso identificou igualmente grande quantidade de BAAR.
A pesquisa de BK na expectoração foi positiva em apenas uma de três amostras colhidas.
Perante o quadro laboratorial de pancitopénia, procedeu-se a a biópsia óssea medular, efetuada na crista ilíaca , cujo resultado, mostrando espaços osteomedulares normo a ligeiramente hipercelulares para a idade do doente; células das 3 séries hematopoéticas com topografia e morfologia habituais e maturação mantida; sem blastos. Observam-se em dois dos espaços, granulomas histiocitários com orla linfóide, sem necrose. A pesquisa de BAAR, pelo método do Zhiel-Neelsen foi negativa (Fig 4).
Em face dos achados laboratoriais e histológicos admitiu-se o diagnóstico de tuberculose disseminada, sendo o doente medicado com terapêutica antibacilar quádrupla (Isoniazida, Rifampicina, Pirazinamida e Etambutol) em doses ajustadas à função renal, com boa tolerância.
A evolução clínica foi favorável , tendo tido alta ao 21º dia de internamento passando a ser seguido no Centro de Diagnóstico Pneumológico da área de residência.
Foi reavaliado em consulta externa de Medicina 3 meses depois do inicio da terapêutica verificando-se franca melhoria do estado geral e boa evolução da lesão digital.
Discussão
A tuberculose disseminada define-se pela difusão do Bacilo de Koch através da corrente sanguínea, com envolvimento da medula óssea ou do fígado, com presença de duas ou mais lesões extrapulmonares concomitantes não contíguas, ou com evidência de lesão pulmonar de tipo miliar2.
A infecção VIH, a terapêutica imunossupressora, o alcoolismo, a diabetes mellitus, as doenças hematológicas e a idade avançada são considerados os principais factores predisponentes para a disseminação do Bacilo de Koch 3.
O caso apresentado revela-se especialmente relevante por apresentar duas focalizações de tuberculose consideradas particularmente raras, com uma expressão clínica inicial que suscitava múltiplas interpretações diagnósticas, nomeadamente do foro hematológico.
A pancitopénia constitui um evento raro no contexto da tuberculose disseminada. Vários mecanismos têm sido implicados na sua etiologia, nomeadamente hiperesplenismo, hiperplasia histiocitária, paragem maturativa ou infiltração por granulomas com ou sem caseificação 4, 5, 6. No caso em discussão, a identificação de múltiplos granulomas na medula óssea justificará a depressão hematopoiética que o doente apresentava.
As focalizações osteoarticulares ocorrem em menos de 3% das situações de tuberculose extrapulmonar, sendo a coluna vertebral a estrutura óssea mais frequentemente atingida7. Em cerca de 30 % dos casos a lesão óssea é concomitante com tuberculose pulmonar activa8,9, podendo ocorrer focalizações simultâneas noutros órgãos 9.
O envolvimento ósseo distal, nomeadamente em topografia metacarpo-falângica constitui um evento muito raro 7,10. A ocorrência em idade adulta é também excepcional,situando-se 85 % dos casos na faixa etária abaixo dos 6 anos de idade7.
A dactilite tuberculosa , pela sua raridade, e por ser facilmente confundida com infeções piogénicas ou lesões tumorais, é habitualmente de diagnóstico tardio10.
Os achados radiológicos típicos consistem numa progressiva absorção do osso cortical adjacente ao canal medular, com hiperplasia subperióstea, conferindo ao osso um aspecto insuflado9, 11. Em provável relação com a característica imagem em bolha de ar intra-óssea que a lesão radiológica assumia na sua fase avançada, esta forma de tuberculose foi outrora designada pela expressão latina de spina ventosa (spina- osso pequeno; ventosa-insuflada)9,11.
Em grande parte dos casos, a tradução imagiológica é, porém, inespecífica, sobretudo nas fases iniciais, podendo incluir osteopénia, erosão subcondral, ou redução da linha articular, tornado o diagnóstico ainda menos evidente8. Esta focalização incomum de tuberculose deve ser suspeita perante uma tumefacção dolorosa localizada aos ossos da mão, principalmente metacarpos e falanges, de evolução arrastada, e que não cede às terapêuticas convencionais.
Os achados imagiológicos são inespecíficos na maioria dos casos, pelo que a confirmação diagnóstica é necessariamente baseada na identificação do Bacilo de Koch em amostra de tecido colhida por biópsia.
A terapêutica antibacilar quadrupla (Isoniazida, Rifampicina, Pirazinamida e Etambutol) é consensual, com duração de 12 a 18 meses8, 12.
Agradecimentos:
Os autores agradecem o apoio da Dra. Sofia Loureiro dos Santos , responsável do Serviço de Anatomia Patológica, no estudo do presente caso.
Figura I
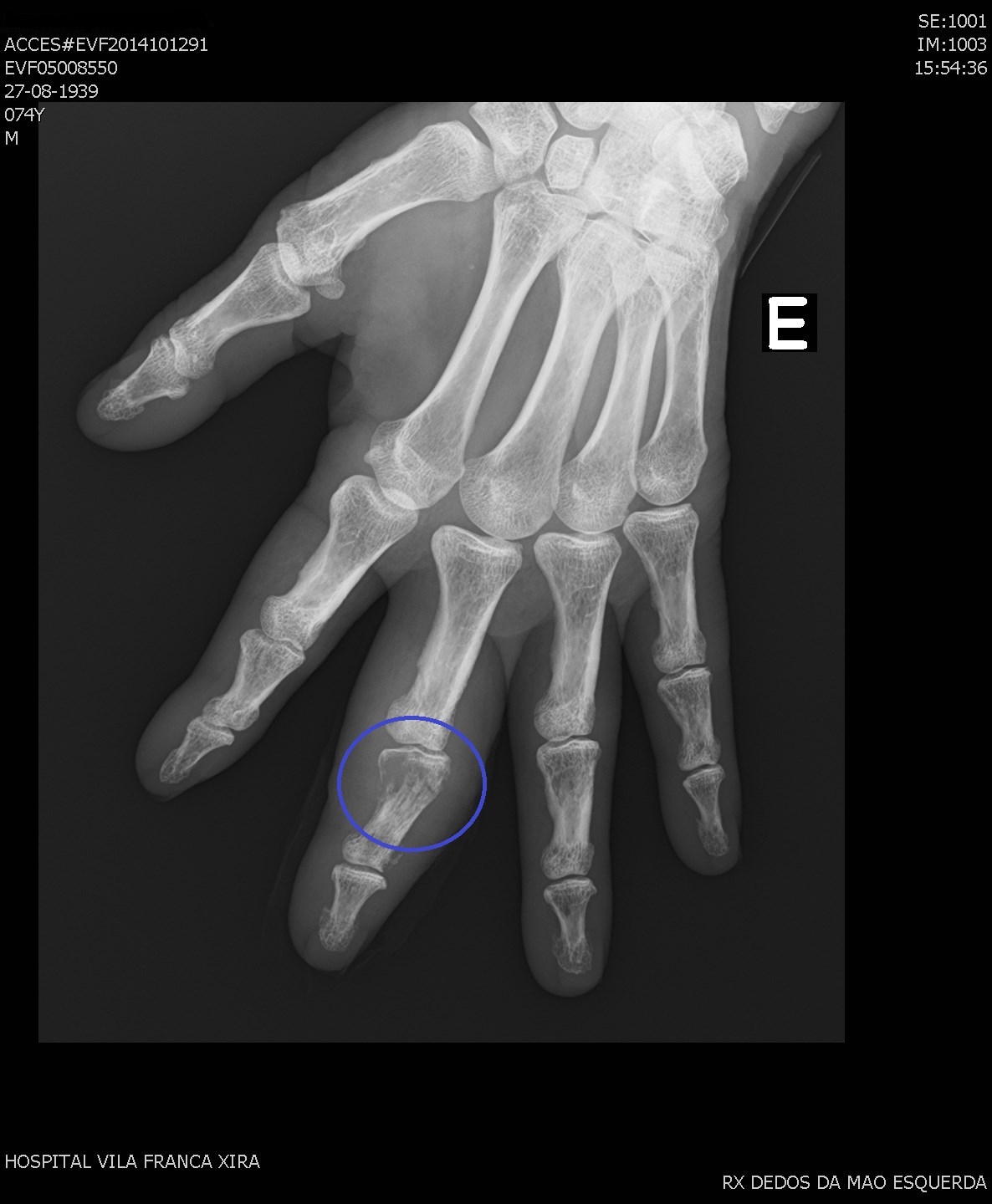
lesão lítica proximal, justa articular, na falange média do 3º dedo da mão esquerda
Figura II
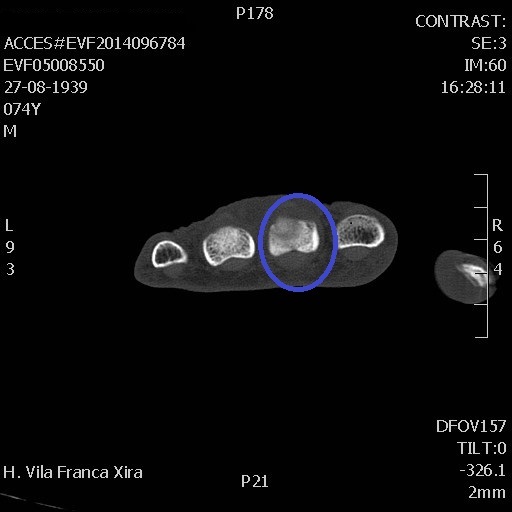
lesão óssea lítica no terço proximal da falange média do 3º dedo da mão esquerda
Figura III

Granuloma com BAAR positivo (Colração Ziehl-Neelsen)
Figura IV

Medula óssea com granuloma epitelióide intraparenquimatoso
BIBLIOGRAFIA
1. Infeção VIH/SIDA e Tuberculose em números - 2013. Direção Geral de Saúde. Lisboa,Outubro de 2013
2. Wang JY, Hsueh PR, Wang SK et al . Disseminated tuberculosis: a 10-year experience in a medical center. Medicine (Baltimore). 2007;86(1):39-46
3. Crump JA, Reller LB. Two Decades of Disseminated Tuberculosis at a University Medical Center: The Expanding Role of Mycobacterial Blood Culture. Clin Infect Dis. 2003;37(8):1037-43
4. Hungung B.R, S.S. Sangolli, H.B. Bannur et al. Blood and bone marrow findings in tuberculosis in adult -A cross sectional study. Al Ameen J Med Sci . 2012; 5(4) : 362-6
5. Alghamdi AA, Awan FS, Maniyar IH, Alghamdi NA .Unusual Manifestation of Extrapulmonary Tuberculosis. Case Rep Med. 2013; 2013: Article ID 353798, 3 pages
6. Avasthi R, Mohanty D, Chaudhary SC, Mishra K. Disseminated Tuberculosis: Interesting Hematological Observations. J Assoc Physicians India. 2010;58:243-7.
7. Agarwal S, Caplivski D, Bottone EJ. Disseminated tuberculosis presenting with finger swelling in a patient with tuberculous osteomyelitis: a case report. Ann Clin Microbiol Antimicrob. 2005;4 (18) :1-4.
8. Subasi M, Bukte Y, Kapukaya A, Gurkan F. Tuberculosis of the Metacarpals and Phalanges of the Hand. Ann Plast Surg. 2004 ;53(5):469-72.
9. Ritz N, Connell TG, Tebruegge M et al. Tuberculous dactylitis-an easily missed diagnosis.Eur J Clin Microbiol Infect Dis. 2011 :30(11):1303-10
10. Hassan FOA. Tuberculous dactylitis pseudotumor of an adult thumb:a case report. Strategies Trauma Limb Reconstr. 2010;5(1):53-6
11. Sameer S, Arbart A, Lanjewar A,Ranjan R. Tuberculous dactylitis-a rare manifestation of adult skeletal tuberculosis-Case Report. Indian J Tuberc. 2005;52: 218-9
12. Kotwal PP, Khan SA.Tuberculosis of the hand: clinical presentation and functional outcome in 32 patients. J Bone Joint Surg Br. 2009;91(8):1054-7

