INTRODUCÃO
A Espondilite Anquilosante (EA) é uma espondilartrite seronegativa que afeta predominantemente o esqueleto axial.1,2 Com preponderância no género masculino, incide sobretudo em adultos com idades compreendidas entre os 15 e os 40 anos.1,3 As complicações neurológicas, descritas pela primeira vez em 1983,3 estão relatadas em 2,1% dos casos.4 Habitualmente surgem como consequência de fraturas, pseudoartroses, subluxação atlanto-axoideia, lesão radicular isolada ou, em casos em que o envolvimento é mais extenso, como síndrome da cauda equina (SCE).3O mecanismo etiológico do SCE e ectasia dural na EA ainda não está esclarecido.2O SCE foi descrito pela primeira vez em 1961 por Bowie and Glasgow2,5,6e caracteriza-se pela presença de ectasia dural, formação de divertículos aracnoideus em localização posterior e erosão das lâminas e processos espinhosos na região lombossagrada.3,6Clinicamente observa-se instalação insidiosa de sintomas tais como dor intensa, perda sensitiva no dermátomo correspondente à raiz nervosa atingida, atrofia muscular e alterações esfincterianas.5A ectasia do saco dural pode ser uma lesão precursora do desenvolvimento de SCE,5correspondendo à expansão do saco dural, geralmente na região envolvente/adjacente às raízes nervosas, local onde a pressão do líquido cefalorraquidiano é mais elevada, podendo ser sintomática ou assintomática, sendo que, clinicamente pode apresentar-se desde dor lombar a radiculopatia ou sintomas compatíveis com SCE.7A associação entre ectasia dural e SCE nos doentes com EA foi descrita em 1968 pela primeira vez.8
CASO CLÍNICO
Homem, 54 anos de idade, com EA de predomínio axial, HLA B27 positivo, diagnosticada aos 18 anos de idade. Seguido na Consulta de Doenças Autoimunes Sistémicas desde os 48 anos, mantendo-se sempre com BASDAI (Bath Ankylosing Spondylitis Disease Activity Index) inferior a 4, sob anti-inflamatórios não esteroides em dose fixa. Inicia lombociatalgia direita, de características mistas, com parestesias associadas, sobretudo ao nível da face externa do pé direito. Do exame neurológico destacava-se: diminuição da força muscular no membro inferior direito (Grau 4 na escala Medical Research Council), com atrofia muscular, hiporreflexia simétrica rotuliana e aquiliana, hipostesia tátil e térmica na face externa do membro inferior direito. Sinal de Laségue positivo bilateralmente. Marcha sem alterações. Sem sintomas gastrointestinais, genito-urinários ou sensitivos do períneo. Para melhor esclarecimento do quadro clínico foi solicitada Tomografia Computorizada (TC) que mostrou alterações compatíveis com possível lesão expansiva subjacente, contudo não esclarecedora. A Ressonância Magnética Nuclear (RMN) da coluna lombar revelou a presença de ectasia do saco dural (Fig. 1). Nesta altura o doente apresentava ASDAS (Ankylosing Spondylitis Disease Activity Score) indicativo de atividade moderada de doença, com terapêutica otimizada. Após consulta de casos clínicos publicados, ainda que em número reduzido, iniciou-se terapêutica com Infliximab na dose de 5mg/Kg/peso, de acordo com o esquema: 0, 2, 6 semanas e posteriormente a intervalos regulares de 6 semanas. Verificou-se evolução favorável, com melhoria da força muscular e da hipostesia tátil, não se tendo registado intercorrências. Constatou-se redução mantida da proteína C reativa (Fig. 2). A RMN de controlo (2 anos depois) mostrou, contudo, manutenção das lesões (Fig. 3).
DISCUSSÃO
A patogénese da ectasia do saco dural no decurso da EA ainda não está completamente esclarecida.2,9Pensa-se que o processo inflamatório subjacente à EA se propague à dura-máter com adesão desta última às estruturas adjacentes. Consequentemente, verifica-se redução da elasticidade e compliance da dura-máter com comprometimento da capacidade de adaptação às diferenças de pressão do líquido cefalorraquidiano. A inflamação e as alterações mecânicas e/ou vasculares associadas conduzem ao desenvolvimento de ectasia/divertículos e erosões ósseas.2,9
Apesar do mecanismo descrito, nem sempre a ectasia dural ou os divertículos cursam com SCE.10Por este motivo, é fundamental intervir precocemente para evitar dano neurológico irreversível, como acontece no SCE.6A investigação imagiológica baseia-se na radiografia, mielografia, TC e RMN. A mielografia pode mostrar a ectasia dural e os divertículos mas é de difícil execução na EA e pode induzir umflareneurológico.6A TC evidencia as alterações crónicas decorrentes desta patologia, nomeadamente os divertículos e calcificações durais e as erosões ósseas presentes nos elementos posteriores dos corpos vertebrais. No entanto, é a RMN o exame de eleição, pois evidencia não só as erosões ósseas mas também as alterações radiculares.6De referir que a ocorrência de lesões ósseas erosivas em associação com aracnoidite é um elemento fundamental no diagnóstico, uma vez que na EA habitualmente ocorre formação óssea. Neste caso, a erosão óssea associa-se a destruição óssea e sugere a presença de um estímulo inflamatório.4Na EA, a erosão óssea envolve sobretudo os elementos posteriores (apófises espinhosas) mais do que a parte posterior dos corpos vertebrais, contrariamente ao que acontece noutras patologias.2A ectasia dural também é observada em patologias tais como Síndrome de Marfan, Ehlers-Danlos e Neurofibromatose; contudo nestas patologias verifica-se o envolvimento dos elementos vertebrais anteriores.11
Não existe, atualmente, um tratamento eficaz para a ectasia do saco dural, sobretudo quando associado à EA, uma vez que no estadio crónico desta patologia não se verifica inflamação ativa mas sim alterações crónicas.9Infere-se, portanto, que a intervenção terapêutica é fundamental em estadios mais precoces para evitar o compromisso radicular.6O tratamento com corticóides e anti-inflamatórios não esteróides não tem demonstrado eficácia no tratamento das lesões radiculares ou no SCE associado à EA.5,7A acetazolamida, pela redução de produção do líquido cefalorraquidiano e consequente redução de pressão na ectasia pode permitir um alívio parcial. A laminectomia ebypasslombo-peritoneal poderão ser opções terapêuticas, mas com eficácia relatada em menos de metade dos casos, associando-se a elevado risco de complicações neurológicas e infeciosas.5De acordo com a revisão literária, constatou-se que o Infliximab, terapêutica já aprovada para o tratamento da EA, foi usado em casos semelhantes, com evidência de boa resposta clínica.2,4,5No caso do doente apresentado verifica-se uma dissociação clinico-imagiológica - apesar do doente apresentar melhoria do ponto de vista clínico, a par de redução sustentada da proteína C reativa, em termos estruturais verificou-se sobreposição dos achados imagiológicos. Tendo em conta a dissociação clinico-imagiológico apontada neste caso, nas atuais recomendações a RMN com contraste, aliada à radiografia convencional, surge como o exame de eleição para inferir a gravidade/outcome da EA axial.12 No entanto, alguns estudos têm sinalizado a dissociação que ocorre entre aqueles que são os resultados clínicos em oposição ao que se verifica em termos analíticos e imagiológicos, após tratamento biológico. Em doentes com pouco tempo de evolução da doença parece haver uma melhor relação entre a melhoria clínica e a melhoria analítica e imagiológica; já naqueles que apresentam longa evolução da doença, apesar de se constatar redução dos parâmetros inflamatórios a nível imagiológico e analítico, parece haver uma menor tradução em termos clínicos13 (o inverso do que ocorre no presente caso). Tal facto leva-nos a pensar se outros exames imagiológicos serão no futuro melhores preditores de atividade e evolução da doença.
Além das complicações neurológicas mais comuns,2,7como a subluxação atlanto-axoideia ou compressão radicular isolada, a ectasia do saco dural deve ser equacionada nestes doentes, habitualmente presente vários anos após o início da doença e num estadio em que já não parece haver atividade de doença de base.
Figura I
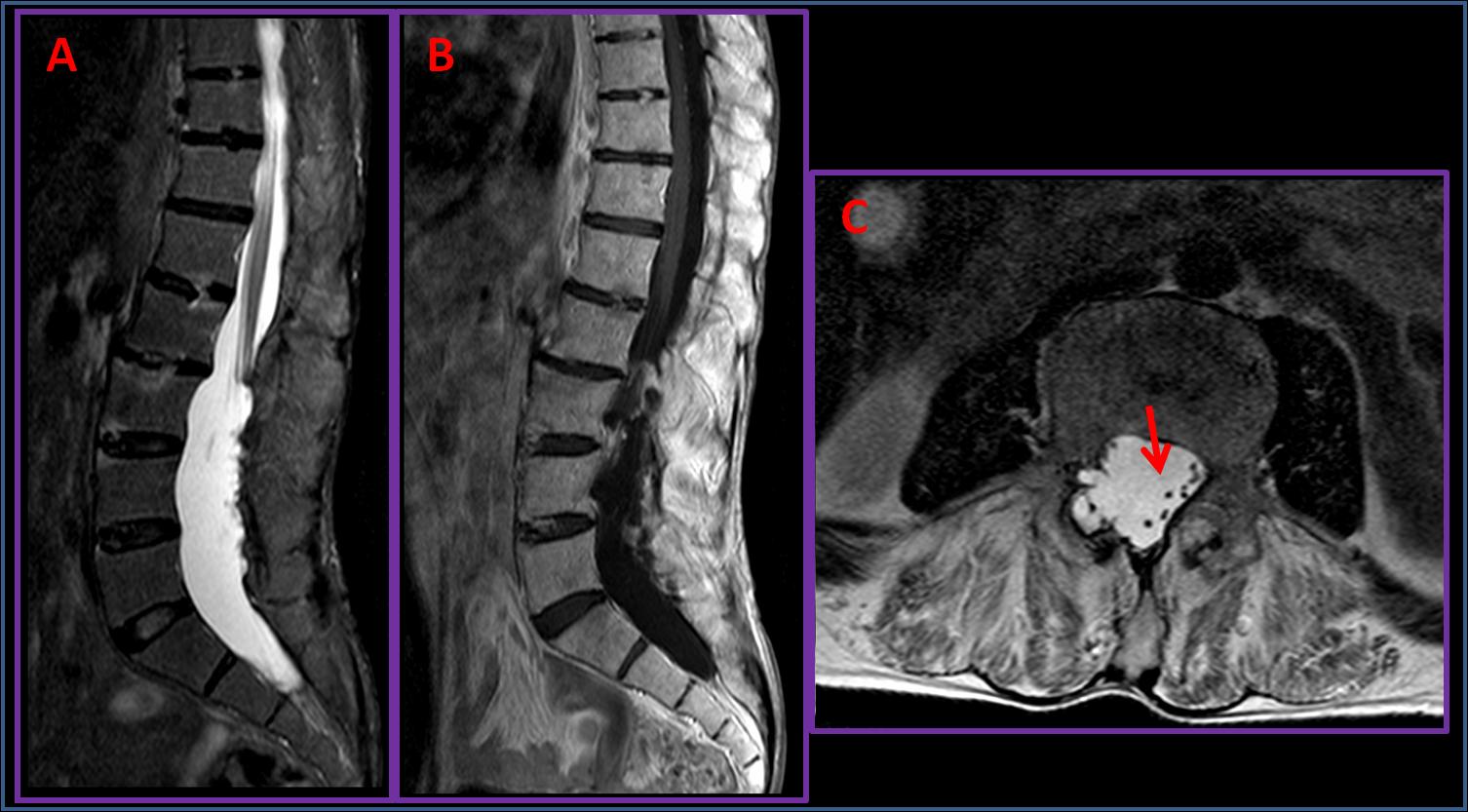
RMN da coluna lombar: expansão do saco dural desde o nível de L2-L3 até ao canal sagrado com desvio periférico das raízes da cauda equina, moldagem do osso adjacente (com maior expressão a nível das lâminas direitas de L3 e de L4) e com alargamento do canal vertebral, compatível com ectasia do saco dural no contexto de espondilite anquilosante.
Figura II
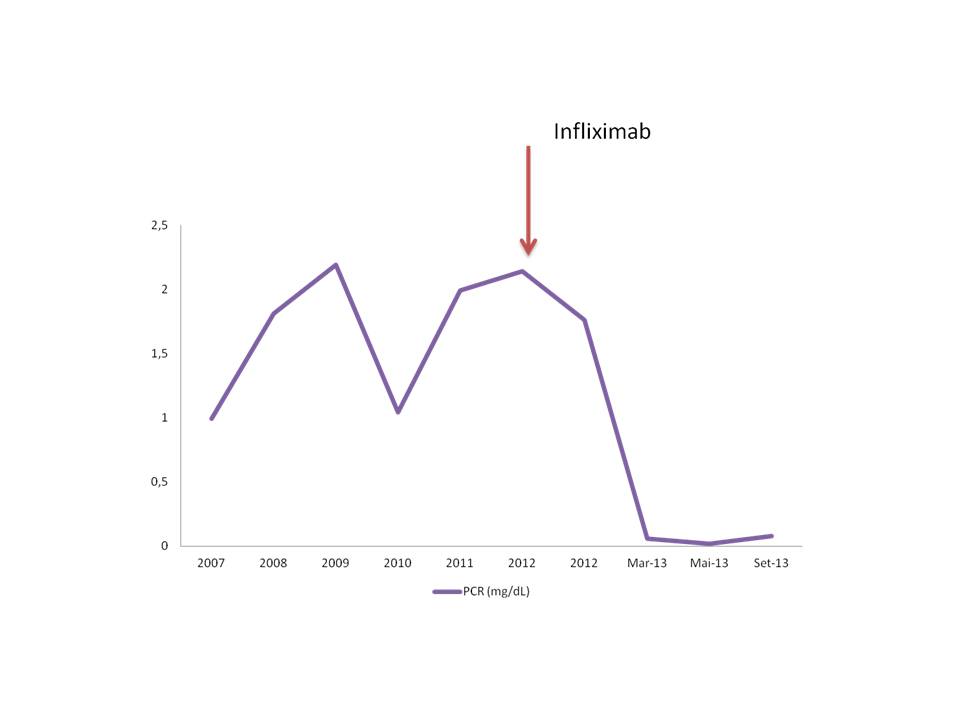
Evolução cronológica da Proteína C reativa (antes e após terapêutica com Infliximab).
Figura III
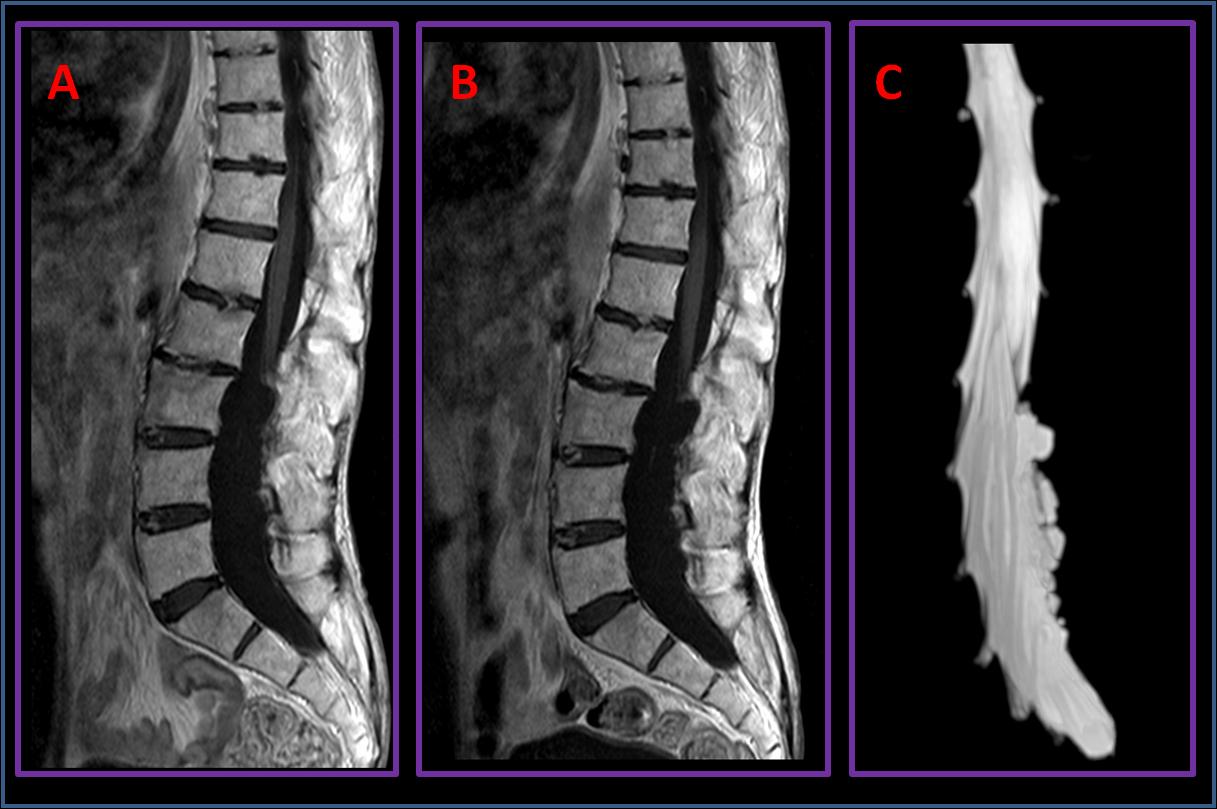
A RMN de controlo em 2014 (3B) é sobreponível à primeira (3A). Figura 3C: Mielo-RMN MIP3D demonstrando as alterações durais.
BIBLIOGRAFIA
1. Brent LH, Kalagate R, Patel R. Ankylosing Spondylitis and Undifferentiated Spondyloarthropathy Treatment & Management. www.medscape.com. Última revisão em 20 janeiro 2015. [consultado em outubro 2016 ].Disponível em: http://emedicine.medscape.com/article/332945-overview.
2. Liu CC, Lin YC, Lo CP, Chang TP.Cauda equina syndrome and dural ectasia: rare manifestations in chronic ankylosing spondylitis.The British Journal of Radiology 2011;123-125
3. Cunha I, Nour D, Silva JAP, Silva J, Malcata A, Fernandes R. Aracnoidite ossificante em Espondiloartropatia Seronegativa. Acta Reum Port 2006;31:263-271
4. Hoydonck MV, Vlam K, Westhovems R, Luyten FP, Lories RJ. Destructive dural ectasia of dorsal and lumbar spine with cauda equine syndrome in a patient with ankylosing spondylitis. The Open Rheumatology Journal 2010;4:31-34
5. Cornec D, Pensec VD, Joulin SJ, Saraux A. Dramatic efficacy of infliximab in cauda equine syndrome complicating ankylosing spondylitis. Arthritis and Rheumatism 2009;60:1657-1660
6. Lan HHC, Chen DY, Chen CCC, Lan JL, Hsieh CW. Combination of transverse myelitis and arachnoiditis in cauda equine syndrome of long-standing ankylosingspondylitis: MRI features and its role in clinical management. Clin Rheumatol 2007;26:1963-1967
7. Kotil K, Yavasca P. Lumbar radiculopathy in ankylosing spondylitis with dural ectasia.Journal of Clinical Neuroscience 2007;14:981-983
8. Matthews WB. The neurological complications of ankylosing spondylitis. J Neurol Sci 1968;6:561-573
9. Ha S, Son B. Cauda Equine Syndrome Associated with Dural Ectasia in Chronic Ankylosing Spondylitis. J Korean Neurosurg Soc 2014;56:517-520
10. Charlesworth CH, Savy LE, Stevens J, Twomey B, Mitchell R. MRI demonstration of arachnoiditis in cauda equine syndrome of ankylosing spondylitis. Neuroradiology 1996;38:462-465
11. Bele K, Pendharkar SP, Venkat E, Gupta A. Anterior dural ectasia mimicking a lytic lesion in the posterior vertebral body in ankylosing spondylitis. J Neurosurg Spine 2011;15:636-640
12. P Mandl, V Navarro-Compán, L Terslev, P Aegerter, D van der Heijde, M A DAgostino, X Baraliakos, et al. EULAR recommendations for the use of imaging in the diagnosis and management of spondyloarthritis in clinical practice. Ann Rheum Dis 2015;0:1-13
13. Weiß A, Song IH, Haibel H, Listing J, Sieper J. Good correlation between changes in objective and subjective signs of inflammation in patients with short- but not long duration of axial spondyloarthritis treated with tumor necrosis factor-blockers. Arthritis Res Ther.2014;16:R35.

