Introdução:
A meningite bacteriana é uma inflamação das meninges, secundária a uma resposta local à bactéria invasora ou aos seus produtos.
A terapêutica antimicrobiana empírica precoce parece ser fundamental para uma evolução favorável. Apesar do avanço progressivo do conhecimento da sua fisiopatologia e da evolução terapêutica, esta patologia continua a ser uma causa importante de mortalidade e morbilidade.
As sequelas consistem frequentemente em défices neurológicos focais, hipoacúsia, défice cognitivo e epilepsia[1]. A hipoacúsia ocorre sobretudo em meningites causadas pelo Streptococcus pneumoniae, e tem um importante impacto na qualidade de vida. A gravidade da hipoacúsia pode variar de ligeira a grave com défice auditivo total e pode surgir em qualquer momento da infeção. A administração precoce de glicocorticóides por via endovenosa, é atualmente recomendada uma vez que parece diminuir a taxa de complicações neurológicas[2].
Caso clínico:
Mulher de 58 anos, independente nas atividades de vida diária, com antecedentes pessoais de carcinoma ductal invasivo da mama esquerda sob quimioterapia com paclitaxel e transtuzumab.
Recorre ao serviço de urgência por otalgia esquerda, com exsudado purulento, febre e tonturas com 48 horas de evolução. Estava medicada há 2 dias com levofloxacina e clindamicina, sem melhoria. À observação encontrava-se vigil, orientada no tempo, espaço e na pessoa com uma pontuação de 15 na escala de coma de Glasgow. Apresentava uma temperatura timpânica de 39.1ºC, frequência cardíaca de 99bpm e à otoscopia horizontalização do cabo do martelo e níveis hidro-aéreos no ouvido esquerdo, sem sinais inflamatórios ou apagamento do sulco retroauricular. Sem outros achados relevantes ao exame objectivo. Admitiu-se otite média esquerda após realização de tomografia computorizada (TC) crâneo-encefálica que mostrou hipodensidade extraparenquimatosa à esquerda no bordo livre da tenda do cerebelo, seguida de angio-TC que excluiu lesões captantes parenquimatosas ou meníngeas.
No primeiro dia de internamento verificou-se um agravamento do estado de consciência com pontuação 9 na escala de coma de Glasgow e evidência de rigidez da nuca. Realizou punção lombar, cujo exame do líquor revelou hiperproteinorráquia (583.00mg/dL), hipoglicorráquia (<20mg/dL) e células incontáveis com predomínio de polimorfonucleares, com antigénio para Streptococcus pneumoniae positivo. Perante a hipótese diagnóstica de meningite bacteriana foi medicada com ceftriaxone e sulfametoxazol-trimetropim (por alergia a amoxicilina). Concomitantemente iniciou corticoterapia com dexametasona, que manteve durante 4 dias.
No décimo dia de antibioterapia, a doente apresentou quadro de hipoacúsia bilateral, de instalação súbita. Ao exame objetivo apresentava nistagmo esquerdo em todas as posições do olhar, queda lateral direita na prova de Romberg, cofose direita e hipoacúsia mista grave à esquerda, confirmadas em audiometria tonal e timpanograma (Fig.1). Realizou ressonância magnética crâneo-encefálica e do ouvido que apenas mostrou sinais sugestivos de extensa otite média esquerda sem outras alterações. Por agravamento clínico e laboratorial (Fig.1) com febre, cefaleia e aumento dos parâmetros analíticos de inflamação realizou nova punção lombar na qual mantinha alterações sugestivas de meningite bacteriana (proteínas 238 mg/dL, glicose 59 mg/dL e 202 leucócitos/mm3 com 85% de polimorfonucleares) pelo que a antibioterapia foi escalada para meropenem e vancomicina que cumpriu durante 14 dias, com melhoria clínica progressiva.
No exame cultural do líquor não se isolou, em nenhum dos momentos, qualquer agente etiológico, pelo que não foi possível determinar o teste de sensibilidade antibiótica (TSA).
A doente manteve seguimento na consulta de otorrinolaringologia e de medicina interna, tendo sido observada quatro meses após o internamento altura em que apresentava audiograma ligeiramente melhorado (Fig.2) e timpanograma sem alterações (Fig.3). Além disso, verificaram-se alterações importantes no seu quotidiano com necessidade de auxiliar da marcha para deambular e dificuldade de comunicação, tendo tido necessidade de mudar de domicílio para ter acompanhamento familiar.
Discussão:
Este caso clínico retrata uma doente com meningite bacteriana de provável etiologia pneumocócica, inicialmente medicada com antibioterapia e corticosteróides de acordo com as recomendações atuais.
No entanto, assistiu-se a uma evolução desfavorável, com instalação de hipoacúsia grave, patologia com um importante impacto negativo na qualidade de vida da doente e familiares.
Apesar de nunca se ter isolado um microorganismo nas culturas do líquor podemos inferir a presença de Streptococcus pneumoniae, através do teste do antigénio positivo. Este teste reage contra a presença de polissacarídeos da parede celular da bactéria e pode permanecer no líquor durante pelo menos 90 dias[3]. Assim, a presença e positividade deste parâmetro microbiológico na segunda punção lombar não estabelece o diagnóstico inequívoco de meningite a Streptococcus pneumoniae. Contudo, a presença de características do líquido cefalorraquidiano compatíveis com meningite bacteriana após a segunda punção lombar permitem-nos inferir a não resolução da infeção, provavelmente devido à presença de uma bactéria resistente à penicilina.
Não podemos deixar de referir que, provavelmente, a terapêutica antineoplásica que a doente se encontrava a fazer, poderá ter potenciado os efeitos da infeção relativamente ao aparecimento da hipoacúsia.
De acordo com a literatura, a incidência de hipoacúsia, após uma meningite pode variar entre 7% e 36%. Um estudo recente mostra uma incidência de hipoacúsia ligeira (≥25±5 dB) de 14% e uma incidência de hipoacúsia profunda (> 90dB) de 5%[4]. Esta complicação varia de acordo com a bactéria patogénica, sendo que cerca de 8% das meningites a Neisseria meningitidis, 22% das meningites a Streptococcus pneumoniae[5] e 53% das meningites a Streptococcus suis resultam em diminuição da acuidade auditiva[6]. Como seria de esperar doentes com hipoacúsia severa reportam mais frequentemente problemas de comunicação, no entanto esta patologia afeta de forma importante outras atividades da vida diária como a higiene, a capacidade de deambular sozinho e mesmo a capacidade de adquirir um emprego[2].
A administração precoce de corticosteróides por via endovenosa, sobretudo na meningite causada por Streptococcus pneumoniae, é atualmente recomendada e parece diminuir a taxa de complicações neurológicas[7] (recomendação Nível 1, Grau A[8]) No entanto existem dúvidas acerca dos verdadeiros efeitos desta terapêutica. Uma revisão de 2015 mostra que os corticosteróides diminuem a ocorrência de hipoacúsia grave, tal como outras sequelas neurológicas e a mortalidade, sendo que esta última variável só foi comprovada na meningite pneumocócica[8]. Por outro lado, a emergência de pneumococos resistentes à penicilina e a cefalosporinas de 3ª geração em doentes sob corticoterapia pode ser explicada pela redução da penetração antibiótica na barreira hemato-encefálica, consequente à diminuição da inflamação meníngea, o que atrasa a esterilização do meio[9].
Vários estudos têm sido realizados no sentido de encontrar fatores de risco associados a hipoacúsia após uma meningite bacteriana. Na população adulta a presença de otite parece ser o fator de risco principal[10] causando uma inflamação peri-linfática com início na cóclea. Por outro lado a idade avançada, o sexo feminino, a presença de comorbilidades e a gravidade da meningite também parecem contribuir[11], assim como níveis baixos de glicose e elevados de proteínas no líquor[12].
Na hipoacúsia grave estabelecida, o tratamento de escolha é o implante coclear cuja resposta está dependente da ausência de fibrose ou ossificação do lúmen da cóclea[1].
A apresentação deste caso clínico ilustra uma consequência da meningite bacteriana com importantes repercussões nas atividades de vida diária que não conseguimos prevenir de forma eficaz. Por outro lado, percebemos que a hipoacúsia é relativamente frequente e, muitas vezes não é percecionada no hospital, apesar de a médio e longo prazo interferir na vida dos doentes. Ressalva a importância de identificar precocemente esta complicação neurológica através de uma avaliação auditiva aquando a alta.
Figura I
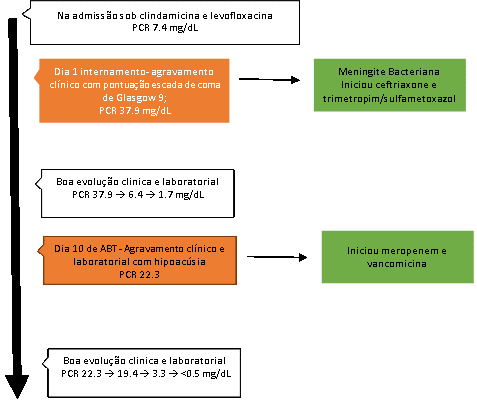
cronograma da evolução do internamento.
Figura II
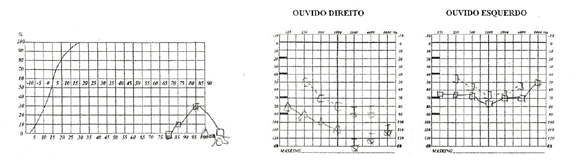
audiometria vocal e tonal após 4 meses da alta com défice auditivo marcado bilateralmente mas mais importante no ouvido direito.
Figura III
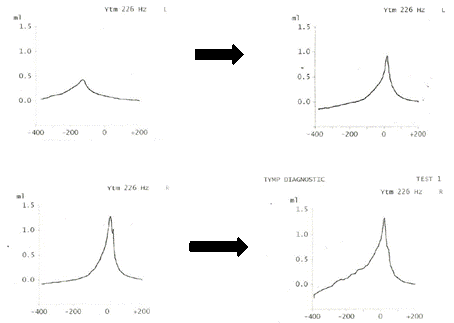
Em cima, timpanograma tipo B do ouvido esquerdo por otite média aguda que após 4 meses estava resolvido; em baixo, a avaliação do ouvido direito apresentou sempre um timpanograma do tipo A.
BIBLIOGRAFIA
[1] nan Loon M, Hensen E, de Foer E, Smit C, Witte B, Merkus P. Magnetic resonance imaging in the evaluation of patients with sensorineural hearing loss caused by meningitis: implications for cochlear implantation. Otol. Neurotol. 2013. 34: 845-854.
[2] Dalton D, Cruickshanks K, Klein B, Klein R, Wiley T, Nondahl D. The impact of hearing loss on quality of life in older adults. The Gerontologist. 2003. 43: 661-668.
[3] Angouvant F, Lachenaud J, Mariani-KurKdjian P, Aubertin G, Houdouin V, Lorrot M, et al. Report of two cases of aseptic meningitis with persistence of pneumococcal cell wall components in cerebrospinal fluid after pneumococcal meningitis, J. Clin. Microbiol. 2006. 44: 4285-4287.
[4] Rodenbur-Vlot M, Ruytjens L, Oostenbrink R, Goedegebure A, van der Schroeff M. Systematic Review: Incidence and course of hearing loss caused by bacterial meningitis: In search of an optimal timed audiological follow up. Otology & Neurology. 2016. 37: 1-8.
[5] van de Beek D, de Gans J, Spanjaard L, Weisfelt M, Reitsma JB, Vermeulen M. Clinical features and prognostic factors in adults with bacterial meningitis. N Engl J Med. 2004. 351: 1849-1859.
[6] van Samkar A, Brouwer M, Schultsz C, van der Ende A, van de Beek D. Streptococcus suis meningitis: a systematic review and meta-analysis. PLoS Negl Trop Dis. 2015. 9(10):
[7] Shao M, Xu P, Liu J, Liu W, Wu X. The role of adjunctive dexametasona in the treatment of bacterial meningites: na updated systematic meta-analysis. Dovepress. 2016. 10: 1243-1249.
[8] van de Beek D, Cabellos C, Dzupova O, Esposito S, Klein M, Kloek A, et al. ESMID guideline: diagnosis and treatment of acute bacterial meningitis. Clin. Micribiol. Infect. 2016. 22: 37-62.
[9] Brouwer C, Mcintyre P, Prasad K, van de Beek D. Corticosteroids for acute bacterial meningitis (review) Cochrane Database of systematic reviews. 2015. 9.
[10] Heckenberg S, Brouwer M, van der Ende A, Hensen E, van de Beek D. Hearing loss in adults surviving pneumococcal meningitis is associated with otitis and pneumococcal serotype. Clinical Microbiology and Infection. 2011. 18: 849-855.
[11] Worsee L, Cayé- Thomasen P, Brandt C, Thomsen J, Ostegaard C. Factors associated with the occurrence of hearing loss after pneumococcal meningitis. Clinical Infectious diseases. 2010. 51: 917-924.
[12] Lucas M, Brouwer M, van de Beek D. Neurological sequelae of bacterial meningitis. Journal of Infection. 2016. 73:18-27.




