INTRODUÇÃO
A brucelose (febre ondulante, de Malta, mediterrânica ou de Gibraltar) é uma infecção causada pela bactéria do género Brucella (bactéria intracelular). A brucelose pode ser contraída no contacto directo com produtos biológicos provenientes de animais infectados, bebendo leite não pasteurizado de vaca, ovelha ou cabra ou comendo produtos lácteos (como manteiga e queijo) que contenham microrganismos vivos do género Brucella. 1-3
No relatório de 2011-2014 da Direcção-Geral da Saúde (DGS) de 2015 há registos de 207 casos de brucelose notificados em Portugal,4 no entanto a incidência de brucelose deverá ser superior aos números oficiais, devido a não diagnóstico das formas frustes e a não cumprimento da declaração obrigatória.
Os sintomas de brucelose são inespecíficos, sendo o seu início agudo ou subagudo, geralmente após duas a quatro semanas de inoculação. A brucelose é uma doença sistémica na qual qualquer órgão ou tecido do organismo pode ser envolvido.2 Uma vez que a sintomatologia da brucelose é maioritariamente inespecífica, é importante para a suspeita clínica obter uma história clínica detalhada que inclua a ocupação, o contacto com animais, viagens a áreas endémicas e a ingestão de alimentos de risco como produtos lácteos não pasteurizados. 1-2, 5-7
A antibioterapia na brucelose produz alívio da sintomatologia, diminui a duração da doença e reduz a incidência das complicações. 5
A prevenção da brucelose no homem depende sobretudo do controlo ou erradicação da doença nos animais. Existem vacinas animais disponíveis para estirpes de Brucella abortus e Brucella melitensis, mas não para Brucella suis ou Brucella canis. 5-6
CASO CLÍNICO
Homem de 35 anos, caucasiano, motorista, sem antecedentes pessoais conhecidos.
Em Dezembro de 2014, recorre ao Serviço de Urgência (SU) por quadro de mal estar generalizado, dor abdominal e sensação subjectiva de febre no domicílio, com arrepios e tremores. Ao exame objectivo verificou-se temperatura axilar de 38,5ºC, estabilidade hemodinâmica, dor abdominal difusa agravada pela palpação profunda, sem sinais de irritação peritoneal e gânglios inguinais de maiores dimensões á direita, confluentes e dolorosos, não aderentes aos planos superficiais. A investigação revelou elevação dos parâmetros inflamatórios, ecografia abdominal com suspeita de apendicite aguda e Tomografia Computurizada (TC) abdomino-pélvica com trombose da ilíaca externa, interna, comum, veia cava e supra-hepática direita (Budd-Chiari). O doente foi avaliado por Cirurgia Geral, sendo realizada laparotomia exploradora e apendicectomia. Sem alterações anatomopatológicas do apêndice cecal. O doente tem alta, medicado com enoxaparina 1,5mg/Kg/dia e orientado para a consulta de Medicina Interna. Nesta consulta foi solicitado o estudo genético das trombofilias (negativo), com a pesquisa das seguintes mutações/ variantes alélicas: mutação Factor V Leiden (FV:R506Q); Variantes Protrombina (PT):20210G>A; 5, 10-metilenotetrahidrofolato redutase, MTHFR:677C>T; MTHFR:1298A>C; inibidor do ativador do plasminogennio-1, PAI-1:5G/4G (de acordo com a nomenclatura tradicional). Juntamente com o estudo imunológico (negativo) para ac IgG e IgM Cardiolipina, ac IgG e IgM Beta2-gp 1, ac ANCA myeloperoxidase, ac ANCA-proteinase 3, ac Anti-nucleares e ac dsDNA. Foi alterada a dose de enoxaparina para 1mg/Kg/2id.
No início de Janeiro de 2015, o doente recorre novamente ao SU por quadro de febre, tosse produtiva com expectoração purulenta e dispneia com cinco dias de evolução. Os exames complementares diagnósticos revelaram aumento dos parâmetros inflamatórios, insuficiência respiratória tipo 1, telerradiografia torácica em decúbito dorsal sem alterações pleuroparenquimatosas e um índice cardiotorácico <50%. Realiza angiotomografia torácica (Angio-TC) que exclui tromboembolismo pulmonar (TEP). O doente é então admitido com o diagnóstico de Traqueobronquite Nosocomial com Insuficiência Respiratória tipo 1 e medicado empiricamente com levofloxacina 750mg/dia. Durante o internamento mantém febre (Temperatura axilar máx.= 40ºC) tendo sido alargado o estudo.
Foi obtida serologia positiva para Brucella no ensaio de imunoabsorção enzimática (ELISA) e no teste Huddlesson (titulo 1/160 - a meio do internamento, pois o primeiro pedido não foi processado) e identificada a estirpe Brucella melitensis sem identificação de qualquer outro agente, Identificada também a epidemiologia compatível com consumo de queijo fresco. Neste contexto foi realizada a declaração obrigatória da doença, tendo a autoridade de saúde procedido à erradicação do gado contaminado. Iniciou-se rifampicina e doxiciclina (plano de duração de 6 meses). O estado geral do doente melhorou de forma marcada, tendo tido alta para o domicílio orientado para vigilância em ambulatório, sob rifampicina e doxiciclina e hipocoagulação. Esta, contudo, não foi consensual pois o utente declinou enoxaparina ou varfarina/ acenocumarol, sendo informado que as indicações formais para início de outros anticoagulantes são menos consensuais. Nesta sequência foi prescrito apixabano 5mg 2 id.
Em consulta de Medicina Interna em Julho de 2015 o doente apresenta novamente queixas de um mal estar geral, dispneia, cansaço fácil, toracalgia sem irradiação e ascite. A investigação em internamento demonstra: TC-Abdominal: Derrame pleural direito... Moderada hepatomegalia... imagem compatível com trombo a nível da veia cava inferior, em parte do seu segmento intra-hepático e superiormente até à aurícula direita (Fig. 1) e Angio-TC Torácica Defeitos de preenchimento intraluminal a nível da artéria pulmonar segmentar apical superior esquerda, bem como segmentar basal direita, em relação com tromboembolismo agudo. Presença de trombo na aurícula direita. Parênquima pulmonar com áreas de consolidação dispersas bilateralmente nos segmentos basais. Ecocardiograma Transtorácico ...boa função sistólica global e segmentar... Cavidades direitas não dilatadas... sem evidência de HTP significativa... Pericárdio normal, sem derrame... Veia cava inferior com imagem sugestiva de possível trombo na desembocadura, condicionando dilatação a montante; por Doppler cor não se visualiza fluxo em todo o seu percurso. Foi pedida a colaboração de Cardiologia e decidido não realizar fibrinólise (INR pretendido 3,0 3,5).
A situação clínica deste doente foi telefonicamente apresentada e foram enviados todos os exames complementares de diagnóstico às equipas de Cirurgia Vascular e Cardio-torácica do Hospital da área de referência e consensualmente o doente manteve enoxaparina 75mg 12/12h, sendo a varfarina considerada uma opção menos adequada.
Durante o internamento o utente apresentou agravamento do estado geral com dispneia de agravamento progressivo para pequenos esforços, toracalgia centro-torácica, atenuada com a verticalização do tórax e hipoxemia. Foi diagnosticado eocograficamente derrame pericárdico, inicialmente de médio volume sendo o doente transferido para a Unidade de Cuidados Intensivos Polivalente. Nesta unidade evoluiu para tamponamento cardiaco, pelo que foi realizada pericardiocentese emergente ecoguiada, verificando-se a presença de derrame sero-hemático. O doente apresentou paragem cardio-respiratória, no início do procedimento, que não foi revertida após tempo adequado de manobras de suporte avançado de vida. Foi declarado óbito por choque obstrutivo em consequência de tamponamento cardíaco.
DISCUSSÃO/ CONCLUSÃO
A brucelose continua a ser uma problemática de saúde pública em Portugal. Mesmo em áreas endémicas como a nossa, é rara uma apresentação de brucelose aguda tão dramática. O diagnóstico de brucelose pode levar algum tempo, particularmente se estiverem presentes manifestações pouco frequentes. As manifestações hematológicas, osteoarticulares e hepático-biliares são as complicações mais comuns, enquanto as bursites, sinovites, glomerulonefrites, lesões cutâneas e tromboses venosas profundas são consideradas complicações raras. 7 A brucelose deverá ser sempre considerada em qualquer diagnóstico diferencial na presença de complicações incomuns.
Em zonas endémicas é fundamental estar atento a todos os detalhes clínicos e dedicar uma especial atenção aos factores epidemiológicos, sendo indispensável suspeitar de brucelose em pacientes com história de febre arrastada, sem foco. Em zonas não endémicas com baixa prevalência da doença, é indispensável manter um alto grau de suspeição para o seu diagnóstico.8-9 Cada vez mais estão relatados na literatura médica casos de trombose vascular intracraniana10-11 e trombose venosa extensa12-15 em zonas endémicas.
Actualmente as várias complicações vasculares descritas não têm uma patofisiologia definida, sendo necessária investigação nesta área. Vários mecanismos poderão ser responsáveis pelos fenómenos trombóticos em causa. Os autores destacam a presença do fenómeno inflamatório generalizado, conhecido em contexto infeccioso, que poderá ser nestas situações, de maior agressividade para o endotélio vascular, e desta forma facilitar então o fenómeno trombótico. É igualmente válido considerer que o doente em fase aguda de infecção, pelos diversos mecanismos imunes activados se encontra, geralmente, numa situação de hipercoagulabilidade. Dados os vários casos descritos na literatura em que se encontra uma associação entre a infecção por brucela e fenómenos trombóticos em diversos territories vasculares, os autores consideram a hipótese teórica d ea presença de antigénios específicos desta patologia poderem em conjunto com as considerações prévias desempenhar um papel facilitador no desenvolvimento da trombose em si, quer por maior hipercoaguabilidade ou lesão específica do leito vascular. Parece-nos então relevante a realização de investigação dirigida nesta área.
A dificuldade de chegar a um consenso sobre a optimização da terapêutica para a brucelose ainda mais salienta a urgência de efectuar mais estudos em relação a esta patologia.
Figura I
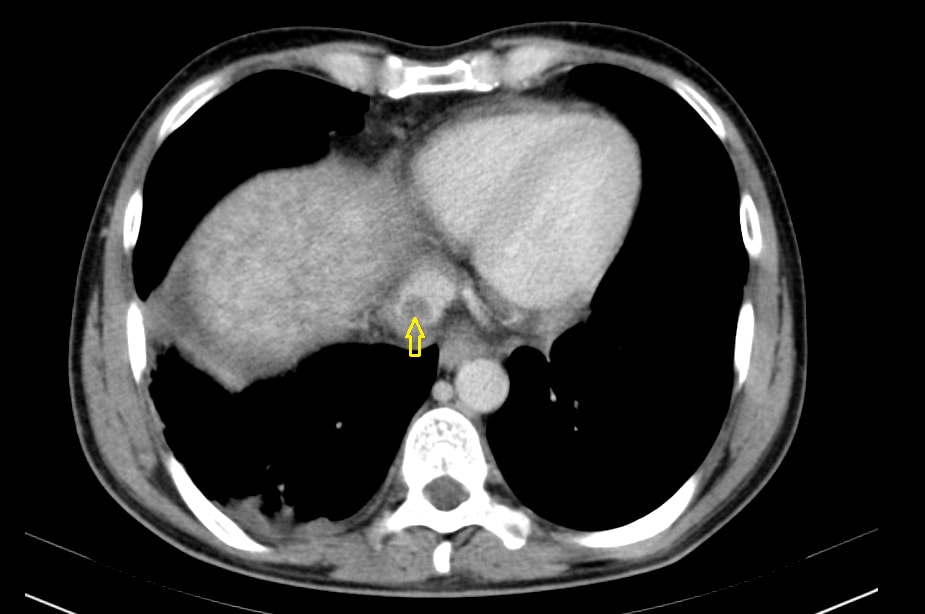
Imagem de trombo na veia cava inferior em TC de tórax
BIBLIOGRAFIA
1. Young EJ. Brucella species. In: Mondell GL, Bennett JE. Principles and practice of Infectious diseases. 7th edition. Newyork: Churchill Livingstone 2010; 2921-6.
2. Madkour MM: Brucellosis. In: Cook GC, Zumla AI. Mansons tropical disease. 22th edition. USA: Saunders Ltd. 2008; 1075-83.
3. Bosilkovski M, Dimzova M, Grozdanovski K. Natural history of brucellosis in an endemic region in different time periods. Acta Clin Croat 2009; 48:41.
4. Direcção-Geral da Saúde. Doenças de Declaração Obrigatória 2011-2014. Lisboa: DGS, 2015. Vol1.
5. Gülşen Mermut; Onur Özgenç; Meltem Avcı; Ali Ilgın Olut; Ebru Öktem; Vecdi Evren Genç; Alpay Arı; Seher Ayten Coskuner. Clinical, Diagnostic and Therapeutic Approaches to Complications of Brucellosis: An Experience of 12 Years. Med Princ Pract 2012; 21:46-50
6. WHO/CDS/EPR/2006.7. Brucellosis in humans and animals Geneva: World Health Organization, 2006.
7. Bosilkovski M, Krteva L, Caparoska S, Dimzova M. Osteoarticular involvement in brucellosis: study of 196 cases in the Republic of Macedonia. Croat Med J 2004; 45:727.
8. Franco MP, Mulder M, Gilman RH, Smits HL: Human brucellosis. Lancet Infect Dis 2007; 7: 775786.
9. Buzgan T, Karahocagil MK, IrmakH, Baran AI, Karsen H, Evirgen O, Akdeniz H: Clinical manifestations and complications in 1,028 cases of brucellosis: a retrospective evaluation and review of the literature. Int J Infect Dis 2010; 14: 469478.
10. Faraji F, Didgar F, Talaie-Zanjani A, Mohammadbeigi A. Uncontrolled seizures resulting from cerebral venous sinus thrombosis complicating neurobrucellosis. J Neurosci Rural Pract 2013; 4: 313-6.
11. Zaidan R, Al Tahan AR. Cerebral venous thrombosis: a new manifestation of neurobrucellosis. Clin Infect Dis. 1999; 28: 399-400.
12. Paulino, Maria Carolina; Mendes, Rita; Póvoa, Pedro; Pacheco, João; Silva, Francisco; Pimenta da Graça, José. Brucelose aguda: uma apresentação dramática com choque séptico e trombocitopenia grave. Revista da Sociedade Portuguesa da Medicina Interna Vol 18 | Nº1 | 2011
13. Davoudi Ali Reza; Tayebi Atefe; Najafi Narges; Kasiri Elnaz. Deep vein thrombosis as a rare complication of brucellosis. Caspian J Intern Med 2014; 5(2): 127-129
14. Koubaa M, Frigui M, Cherif Y, et al. Deep vein thrombosis associated with acute brucellosis: a case report and review of the literature. Korean J Intern Med. 2013; 28: 628-30.
15. Odeh M, Pick N, Oliven A. Deep venous thrombosis associated with acute brucellosis - a case report. Angiology. 2000; 51:253-6.


