INTRODUÇÃO
A espécie Streptococcus pyogenes, beta-hemolítica, pertencente ao género Streptococcus, como tal gram positivo e anaeróbio facultativo, e ao grupo A de Lancefield, é um dos microrganismos infecciosos mais comuns a nível mundial.1 Este agente é responsável por grande variedade de patologias, desde infecções de menor gravidade como faringites, amigdalites, infecções da pele ou tecidos moles, a situações potencialmente fatais como endocardite, síndrome de choque tóxico (SCT) ou fasceíte necrotizante.2 A Organização Mundial de Saúde considera a infeção por estreptococos grupo A (SGA) a nona causa de morte por infeção a nível mundial.2 Nos últimos anos tem-se verificado um número crescente de casos de infeção grave por SGA, com grande variabilidade geográfica e temporal.3 Na virulência do SGA desempenham um papel preponderante a proteína M, ao diminuir a ativação do sistema de complemento e da fagocitose, e os super antigénios, responsáveis pela indução de toxicidade sistémica nas infecções severas.3
As situações de infeções graves, associadas a falência multiorgânica e choque, têm aumentado em incidência, principalmente na América do Norte e Europa. Os casos de infeção por SGA (documentada pelo isolamento da bactéria em locais estéreis) e choque designam-se por SCT estreptocócico, cujos critérios foram publicados em 1993.4 No SCT estreptocócico há produção de super antigénios de que resulta rápida deterioração do estado geral, com febre, hipotensão e rápida falência multiorgânica.2
Descrevem-se de seguida dois casos clínicos de doença invasiva por Streptococcus pyogenes.
Caso clínico 1: Mulher de 61 anos. Antecedentes pessoais de hipertensão arterial e dislipidémia, medicada cronicamente com amlodipina 5mg id e sinvastatina 20mg id. Admitida no serviço de urgência (SU) por dispneia em repouso, tosse não produtiva e cefaleias com dois dias de evolução, associadas a febre, dor pleurítica na base do hemitórax direito, mialgias, náuseas, vómitos, dejeções líquidas e tonturas. Ao exame físico apresentava taquipneia (28 cpm), hipotensão arterial (TA-88/40mmHg), taquicardia (115bpm), febre (38,2ºC), diminuição da saturação de O2 (89% com FiO2 0.21) e auscultação pulmonar com diminuição dos sons respiratórios na base do hemitórax direito e crepitações dispersas. Pela suspeita de sépsis grave, com ponto de partida respiratório, iniciada fluidoterapia, colhido estudo analítico e microbiológico e iniciada antibioterapia empírica com ceftriaxone 2g EV e claritromicina 500mg EV. Gasometricamente apresentava, em ar ambiente, pH-7.43, pO2-54mmHg, pCO2-21mmHg, bicarbonatos-19.6mmol/L e lactatos-2.9mmol/L. Do estudo analítico a destacar apenas lesão renal aguda (ureia-134mg/dL, creatinina 4.29mg/dL) e proteína C reativa elevada (24,12mg/dl), com antigénios urinários de Legionella e pneumococos negativos. A radiografia de tórax evidenciou condensação bilobar direita (Fig. 1). Estabelecido assim o diagnóstico de sépsis grave, com disfunção cardiovascular, renal e respiratória, com origem em pneumonia adquirida na comunidade. Internada na Unidade de Cuidados Intermédios. Duas horas após admissão nesta unidade verificado agravamento clínico, com falência respiratória, anúria e hipotensão sustentada apesar de fluidoterapia adequada e fármacos vasopressores. Transferida para Unidade de Cuidados Intensivos por choque sético. Às 48h de admissão sem melhoria clínica, com elevação de parâmetros inflamatórios e agravamento radiológico (Fig. 2) pelo que se escalou antibioterapia para meropenem. Ao 5º dia de internamento conhecidos resultados microbiológicos isolamento de Streptococcus pyogenes em duas hemoculturas estabelecendo-se o diagnóstico definitivo de SCT estreptocócico. Com base neste resultado foi alterada antibioterapia para clindamicina 900mg q6h e penicilina 4 milhões U q4h. Apesar dos ajustes terapêuticos a evolução foi desfavorável, verificando-se o óbito ao 16º dia de internamento.
Caso clínico 2: Homem de 65 anos, cônjuge da doente do caso clínico 1, sem antecedentes patológicos conhecidos. Admitido no SU por síncope enquanto visitava a esposa na UCI (esta no 9º dia de internamento). Referidas dejeções líquidas com 3 dias de evolução, sem outros dados clínicos. Objetivamente encontrava-se prostrado, não colaborante, taquipneico (30 cpm), hipotenso (TA-90/45mmHg) e febril (38,7ºC). Restante exame físico apenas relevante pela presença de membro superior esquerdo com sinais inflamatórios - edema, rubor e área de pele com aspeto casca de laranja desde a articulação do cotovelo até ao 1/3 distal do antebraço. Pulsos radial e cubital esquerdos não palpáveis. Colocada hipótese diagnóstica de sépsis grave com ponto de partida provável em celulite do membro superior esquerdo, com eventual síndrome de compartimento. Colhido rastreio sético - hemoculturas, urocultura, antigénios urinários e microbiológico de fezes e iniciada ressuscitação com fluidos. Atendendo ao contexto epidemiológico iniciou empiricamente peniciclina 4 milhões U q4h e clindamicina 900mg q6h. Analiticamente apresentava: anemia microcítica (hemoglobina-9,4g/dL, MCV-79,2 fL, CHCM-33,8%), leucocitose com neutrofilia (leucócitos-18,13x109/L, neutrófilos-80,1%), trombocitopenia (plaquetas-95x109/L), lesão renal aguda (ureia-198mg/dL, creatinina-3,42mg/dL), hiponatrémia (Na+-129mmol/L), proteína C reativa elevada (19,15mg/dL) e disfunção hepática (bilirrubina total-2.42mg/dL, taxa protrombina-34%). Gasometria arterial mostrou pH-7,28 e lactatos-3.5mmol/L. Radiografia do tórax e TC cranioencefálica sem alterações de relevo. Ecografia do membro superior esquerdo mostrou, junto à vertente interna do bicípite braquial, coleção hipoecogénica e heterogénea de 12x30mm, associada a edema em toalha. Estabelecido então diagnóstico de sépsis grave, com origem em abcesso e celulite do membro superior esquerdo, com disfunção renal, hepática, hematológica e depressão do estado de consciência. Perante a evidência de síndrome do compartimento, submetido a fasciotomia do membro superior esquerdo (observados tecidos edemaciados, com exsudado purulento abundante). Durante o procedimento apresentou instabilidade hemodinâmica (PAM<50mmHg), anúria e agravamento de acidemia metabólica. Apesar de instituída terapêutica com dopamina, noradrenalina e bicarbonato, sem melhoria, sendo admitido na UCI, mas verificado óbito poucas horas após. Cinco dias após o falecimento foram conhecidos resultados microbiológicos isolamento de Streptococcus pyogenes no exsudado do membro superior esquerdo. Com isto foi possível estabelecer o diagnóstico final de SCT estreptocócico.
DISCUSSÃO
Os dois casos apresentados exemplificam de forma clara a potencial gravidade que as infecções por SGA acarretam, mesmo em indíviduos previamente saudáveis e independentemente de tratamento precoce e adequado. São reportados dois casos de SCT estreptocócico com diferentes pontos de partida, um com origem em infecção de tecidos moles, uma das manifestações mais frequentes de doença invasiva, e outro de pneumonia, responsável apenas por 15% dos casos de doença invasiva.5
Neste contexto é importante analisar o ambiente epidemiológico, pois estamos perante dois indivíduos, previamente saudáveis, que coabitavam,falecidos no espaço de 16 dias por síndrome de choque tóxico estreptocócico, com isolamento do mesmo agente microbiológico, embora em produtos biológicos diferentes. No estudo de caso realizado posteriormente constatou-se que o neto do casal, um menino de 13 meses, sem antecedentes patológicos relevantes, tinha sido observado no SU, 7 dias antes da admissão da avó, por febre, tendo-lhe sido diagnosticada amigdalite aguda estreptocócica (teste rápido positivo). Teria sido importante fazer uma análise pormenorizada, incluindo estudo genético, deste tipo de Streptococcus pyogenes, no sentido de confirmar se a infeção teria sido causada pela mesma estirpe.
Apesar de habitualmente a doença por SGA se desenvolver em indivíduos portadores assintomáticos ou que tiveram contacto próximo com indivíduo afectado, pode também ocorrer por surtos, com transmissão preferencialmente pessoa a pessoa, mas também através de alimentos contaminados.2,6 A mucosa nasofaríngea e a pele são os principais tecidos que servem de reservatório ao SGA, sendo responsáveis pela manutenção e transmissão do agente a novos hospedeiros.2
A doença invasiva ocorre quando o agente consegue penetrar em locais normalmente estéreis, como o sangue ou tecidos profundos.2
Os casos de pneumonia adquirida na comunidade causados por SGA são raros, sendo esse agente responsável por menos de 1% de todas as ocorrências.5 A pneumonia por S. pyogenes condiciona síndrome febril mais prolongada quando comparada com etiologia pneumocócica. Radiograficamente são característicos os infiltrados nos lobos inferiores, que em 55-95% dos casos se complicam de derrame pleural extenso em poucas horas.6
O streptococcus pyogenes continua altamente sensível aos antibióticos beta-lactâmicos. Contudo, nos casos de doença mais severa, como bacteriemia ou fasceíte necrotizante, assiste-se a uma diminuição de resposta e aumento da mortalidade nos casos tratados com penicilina isoladamente.4 O tratamento de primeira linha nos casos de infeção severa por GAS é penicilina G (3 a 4 milhões unidades, IV, a cada 4h) associada a clindamicina (600 a 900mg, IV, a cada 6h), durante 10 a 14 dias.2,7
Aproximadamente 8 a 23% dos doentes com doença invasiva por estreptococos grupo A morrem nos primeiros 7 dias de infeção. Quando a doença invasiva se complica de SCT estreptocócico a taxa de mortalidade aumenta para 23 a 81%.2 Perante a evolução fulminante que estas situações habitualmente apresentam, um elevado grau de suspeição e início precoce de antibioterapia adequada são fundamentais.7
Figura I
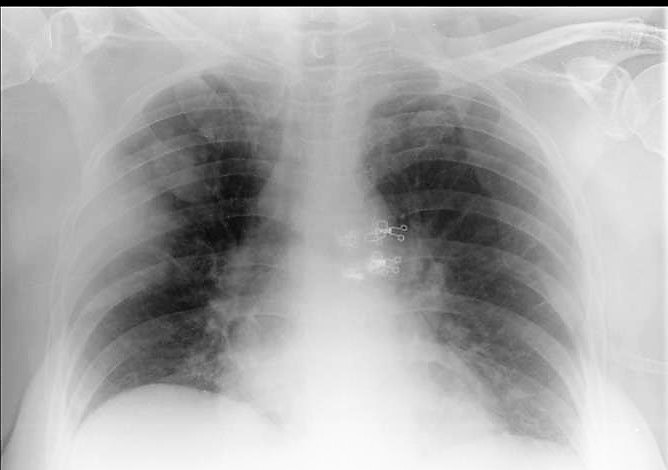
Teleradiografia do tórax, realizada aquando da admissão no SU, em incidência postero-anterior, a mostrar hipotransparência nos lobos superior e médio direitos, compatível com pneumonia.
Figura II
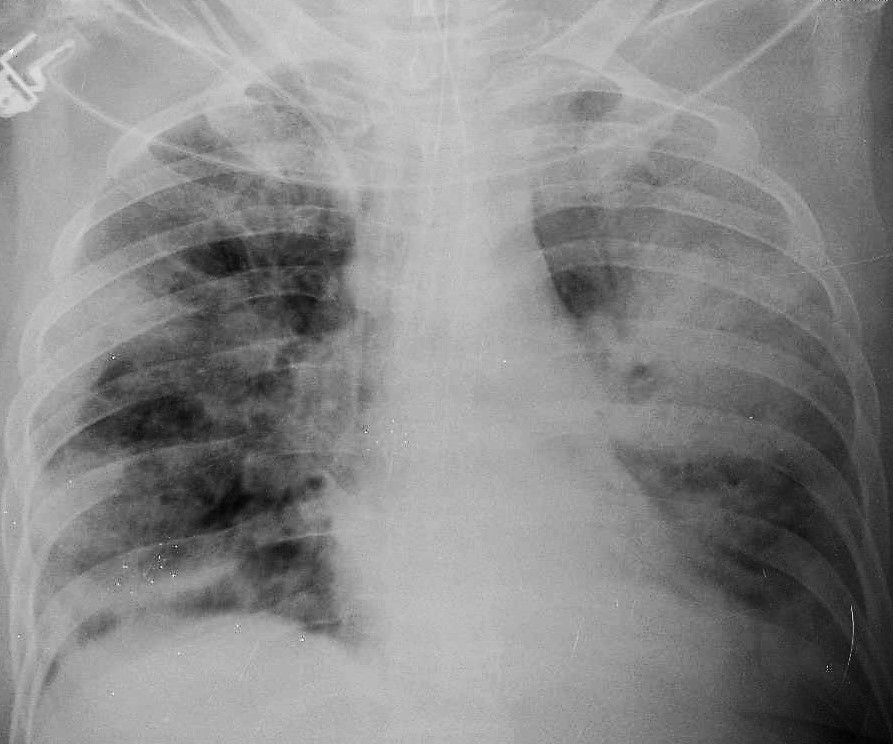
Teleradiografia do tórax, realizada às 48h de internamento, a mostrar agravamento dos infiltrados pulmonares, agora com atingimento bilateral.
BIBLIOGRAFIA
(1) Lino, L.M. Factores de virulência em Streptococcus pyogenes. Tese de mestrado em Biologia Celular e Biotecnologia Universidade de Lisboa. 2010.
(2) Mark J. Walker et al. Disease Manifestations and Pathogenic Mechanisms of Group A Streptococcus. Clinical Microbiology Reviews. 2014; 27:264-301.
(3) Darenberg J. et al. Molecular and Clinical Characteristics of Invasive Group A Streptococcal Infection in Sweden. Clinical Infectious Diseases. 2007; 45:4508
(4) Stevens D. Streptococcal Toxic-Shock Syndrome: Spectrum of Disease, Pathogenesis, and New Concepts in Treatment. Emerging Infectious Disease. 1995; 1(3):69-78
(5) Birch C, Gowardman J. Streptoccocus pyogenes: a forgotten cause of severe community-acquired pneumonia. Anaesth Intensive Care. 2000; 28(1):87-90 (6) Penafiel F et al. Neumonía grave por Streptococcus pyogenes. Rev Méd Chile 2008; 136: 1564-1569
(7) Antunes R, Diogo M, Carvalho A, Pimentel T e Oliveira J. Síndrome do choque tóxico por Streptococcus pyogenes. Acta Med Port 2011; 24(S3): 617-620



