Introdução
A sinovite vilonodular pigmentada (SNVP) (ou tumor tenossinovial de células gigantes) é caracterizada pela proliferação anormal da membrana sinovial de articulações, bursas e bainhas tendinosas.1 A sua etiologia é largamente desconhecida. Considerada como uma neoplasia benigna, tem habitualmente um comportamento local agressivo,2 com a erosão progressiva de estruturas articulares e periarticulares que resulta em artrose secundária numa percentagem elevada de doentes,3 e tem uma alta probabilidade de recorrência.2 Apresenta uma incidência anual de 1,8 casos por milhão de habitantes 2-5 e atinge todos os estratos etários, mas sobretudo as terceira e quarta décadas de vida,3 com igual prevalência em ambos os sexos.4,6 Apesar de haver relatos de formas poliarticulares, a apresentação mais comum é monoarticular, na forma localizada (como massa de limites bem definidos, por vezes pedunculada)2 ou, mais frequentemente (92% dos casos), na forma difusa (quando um compartimento ou toda a sinovial é atingida).2 Nesta afeta sobretudo grandes articulações sujeitas a carga, envolvendo mais frequentemente o joelho (75-80%),2 anca e articulação tibiotársica.
A apresentação clínica é altamente inespecífica, podendo mimetizar qualquer patologia do joelho, o que leva a um atraso diagnóstico médio de 55 meses, mas que pode atingir os 91 meses no sexo feminino.7 Os sintomas mais comuns são dor e edema da articulação (87%), seguidos de diminuição da amplitude do movimento (53%).4,8 Quando condiciona edema articular o líquido sinovial assume uma coloração vermelho-acastanhada.4 Na sua forma localizada associa-se a queixas de bloqueio e instabilidade do joelho simulando patologia meniscal.1,3
A radiografia simples é normal ou apresenta alterações inespecíficas, como erosões periarticulares e quistos subcondrais com margens escleróticas.4 A principal utilidade consiste na exclusão de outros diagnósticos, pela ausência de redução da interlinha articular, osteofitose, osteoporose periarticular ou calcificação de tecidos moles.1,6
O diagnóstico é sugerido pelos aspetos da ressonância magnética (RM), que revela hipossinal em T1 e T2, realce com contraste, e áreas de ausência de sinal em relação direta com o efeito paramagnético da hemossiderina (blooming),1,5,6 que são consideradas patognomónicas.5 Ocasionalmente pode haver hipersinal em T2 quando há maior atividade inflamatória. A RM ajuda também a determinar a extensão da doença e a distinguir formas localizadas e difusas.
O diagnóstico definitivo requer biópsia, que mostra tipicamente um infiltrado inflamatório mononuclear exuberante, depósitos de hemossiderina, algumas células gigantes multinucleadas e macrófagos vacuolados,2,4 bem como fibrose num grau dependente da evolução da lesão.2
O tratamento passa pela remoção total da sinovial, e é potencialmente curativo. A remoção subtotal leva ao aumento do risco de recorrência, que acontece em até 56% dos casos na forma difusa da doença.6 O recurso a terapêuticas adjuvantes, como a radiosinoviortese, irradiação externa ou tratamentos com imatinib ou nilotinib está reservado apenas para situações de elevado risco de recorrência.
A infeção pelo vírus da hepatite C (VHC) é responsável por manifestações osteoarticulares, na sua maioria bem caracterizadas. Ocorrem artralgias em 40-80% dos doentes e artrite em 2-20%,9 sob a forma de poliartrite simétrica tipo-reumatóide em dois terços, ou como oligoartrite assimétrica nos restantes. Atinge preferencialmente grandes articulações, sendo a tibiotársica a mais frequentemente envolvida.10 Não estão descritos na literatura casos de associação com SVNP.
Os autores apresentam um caso clínico de SVNP na sua apresentação mais típica, mas que, pela idade da doente, raridade da patologia e comorbilidades associadas, se revestiu de dificuldade diagnóstica adicional.
Caso clínico
Mulher de 69 anos, admitida por gonalgia à esquerda de início súbito e agravamento progressivo ao longo de 6 meses. Apresentava aumento do volume articular e incapacidade funcional importante, que determinaram a necessidade de artrocentese evacuadora em três ocasiões distintas, com saída de líquido serohemático. Tinha gonartrose bilateral com anos de evolução e hepatite C crónica, genótipo 1b, diagnosticada há 15 anos, com fibrose em evolução cirrótica (F3-F4 na elastografia hepática transitória) e virémia positiva (ARN-VHC 2.899.894 UI/mL), já fora tratada com PEG-Interferão e ribavirina mas sem resposta virológica sustentada. Neste contexto a hemartrose foi inicialmente atribuída a presumíveis alterações da coagulação decorrentes da doença hepática. A persistência das queixas e a incapacidade funcional motivaram internamento.
Do exame objetivo destacava-se o bom estado geral e funcional da doente e a tumefação do joelho esquerdo, mais marcada no fundo de saco quadricipital, com calor e dor locais. As manobras meniscais e ligamentares foram negativas. Não se evidenciaram alterações a nível de outras articulações ou estigmas de hemorragia cutâneo-mucosa recente.
O estudo complementar evidenciou anemia normocítica, com hemoglobina de 11,6 g/dL, trombocitopenia ligeira (125 G/L), prolongamento do tempo de protrombina em 1,5 segundos e tempo de tromboplastina ativado normal. Os fatores de coagulação dependentes da vitamina K estavam dentro da normalidade (50-150%). A radiografia simples do joelho revelou discreta esclerose subcondral (Fig.1). Realizou então RM articular, que mostrou aspetos compatíveis com SVNP difusa (Fig.2), com atingimento dos compartimentos anterior e posterior, além de alterações degenerativas.
Durante o internamento houve agravamento da hemartrose, com necessidade de artrocentese evacuadora. Foi feito tratamento de suporte com analgésicos, repouso e gelo local e orientada para a Consulta da Unidade de Tumores do Aparelho Locomotor do Serviço de Ortopedia, e proposta para sinovectomia total que foi realizada 8 meses após o início das queixas. O exame anatomopatológico da peça (Fig.3) revelou uma estrutura com infiltrado inflamatório mononuclear, focos de pigmento hemossidérico e hiperplasia de sinoviócitos (Fig.4), que foram descritos como sinovite inespecífica, o que não exclui o diagnóstico. Dois anos após a intervenção encontra-se assintomática.
Discussão
A SVNP difusa do joelho é a forma mais comum de apresentação de uma patologia rara, com sintomatologia inespecífica que muitas vezes não é valorizada pelo doente ou é atribuída a causas mais frequentes (como artrose, ruturas de menisco e lesões ligamentares). De facto, apenas 17% dos casos são apropriadamente diagnosticados antes da referenciação à consulta de Ortopedia.4
No caso descrito, a idade mais avançada, a concomitância de doença articular degenerativa com a mesma localização, e a admissão inicial da relação do quadro com eventuais alterações da coagulação ou artrite secundária em contexto de infeção VHC foram fatores confundentes que levaram a subvalorização das queixas e da gravidade da patologia.
Apesar da ausência de células multinucleadas e de macrófagos vacuolizados no exame microscópico, considerados indicadores clássicos da doença,4 a existência de achados compatíveis em RM, o aspeto macroscópico mamilonado e friável da sinovial e a deposição errática de hemossiderina no infiltrado inflamatório mononuclear são altamente sugestivos de SNVP estando descrito que os indicadores clássicos podem estar ausentes em até 20% dos casos.5
Tratando-se de uma doença rara e de etiologia desconhecida não foram ainda determinados fatores de risco para o seu desenvolvimento. Historicamente julgava-se necessária a ocorrência de traumatismos recorrentes, mas estes só se verificam numa percentagem residual de doentes. Atualmente a teoria com maior consenso é a de que se trata de uma neoplasia benigna,3 ainda que as células clonais constituam apenas 2 a 16% do total e que a maioria consista de células inflamatórias recrutadas pelas primeiras, num fenómeno designado por paisagismo tumoral. Esta hipótese é suportada por achados de anomalias cromossómicas, como a trissomia 5 e 71,4 hiperexpressão de CSF-18 e pelo padrão de crescimento centrífugo das lesões.
Desconhece-se uma maior incidência em doentes com artrose primária do joelho, sendo a exacerbação artrítica um dos principais diagnósticos diferenciais com a SVNP.4 Neste caso, o aspeto da sinovite em RM é um aspeto em placas heterogéneas, com hipossinal em T1 e hiperssinal em T2, ilustrando a elevada atividade inflamatória da sinovial,11 sem áreas de ausência de sinal atribuíveis à presença de hemossiderina. Podem ocorrer fenómenos de artrose secundária na SVNP evoluída, situação em que os aspetos em RM mantêm hipossinal em ambas as ponderações. O líquido sinovial também apresenta características distintas na exacerbação artrítica da artrose, tratando-se habitualmente de um líquido citrino límpido, com contagem de leucócitos <2000/mm3, estéril e sem cristais,12 ao invés do líquido serohemático característico da SVNP.4
Contrariamente à nossa doente, na artrite por VHC, a sinovial tem infiltrado mononuclear, é altamente hipervascular e não tem depósitos de hemossiderina. Surge geralmente associada a crioglobulinemia mista, e a génese associa-se a mecanismos imunes e não a efeito direto do vírus, o que é apoiado pela incapacidade de fibroblastos sinoviais humanos suportarem a replicação do VHC in vitro.13
O potencial tumorigénico da infeção pelo VHC é bem conhecido. Mais frequentemente associado a neoplasias malignas como o hepatocarcinoma e alguns linfomas não-Hodgkin, o vírus atua como carcinógeno indireto, pela promoção de um estado pró-inflamatório nos locais infetados, aumentando a taxa de replicação celular e favorecendo o aparecimento de erros de transcrição, sendo possível a deteção do seu antigénio ou ARN-VHC, nas células neoplásicas.14 No caso das neoplasias benignas estão também descritas algumas associações com esta infeção, nomeadamente com o adenoma da supra-renal e o meningeoma, mediadas por mecanismos hormonais e por interferência com a resposta imunológica.15 Não foi descrita até ao momento nenhuma associação a neoplasias do aparelho locomotor nem identificação de ARN-VHC na sinovial ou no menisco. Não havendo casos descritos nem mecanismo de ação identificado, e não tendo sido pesquisada a presença do vírus na sinovial desta doente, não é possível correlacionar a existência de SVNP com a infeção crónica pelo VHC.
Em conclusão, este caso ilustra as dificuldades de avaliação quando existem fatores que podem mascarar ou confundir um diagnóstico. Ainda que na presença da apresentação mais clássica da doença (SVNP), a sua raridade, a idade avançada da doente, a presença de alterações articulares prévias e a presunção de alterações decorrentes da doença hepática crónica, contribuíram para o atraso do diagnóstico e do tratamento que, potencialmente curativo, permitiu significativa melhoria da qualidade de vida da doente. Não foi possível estabelecer nenhuma relação entre a SVNP e a infeção pelo VHC.
Figura I
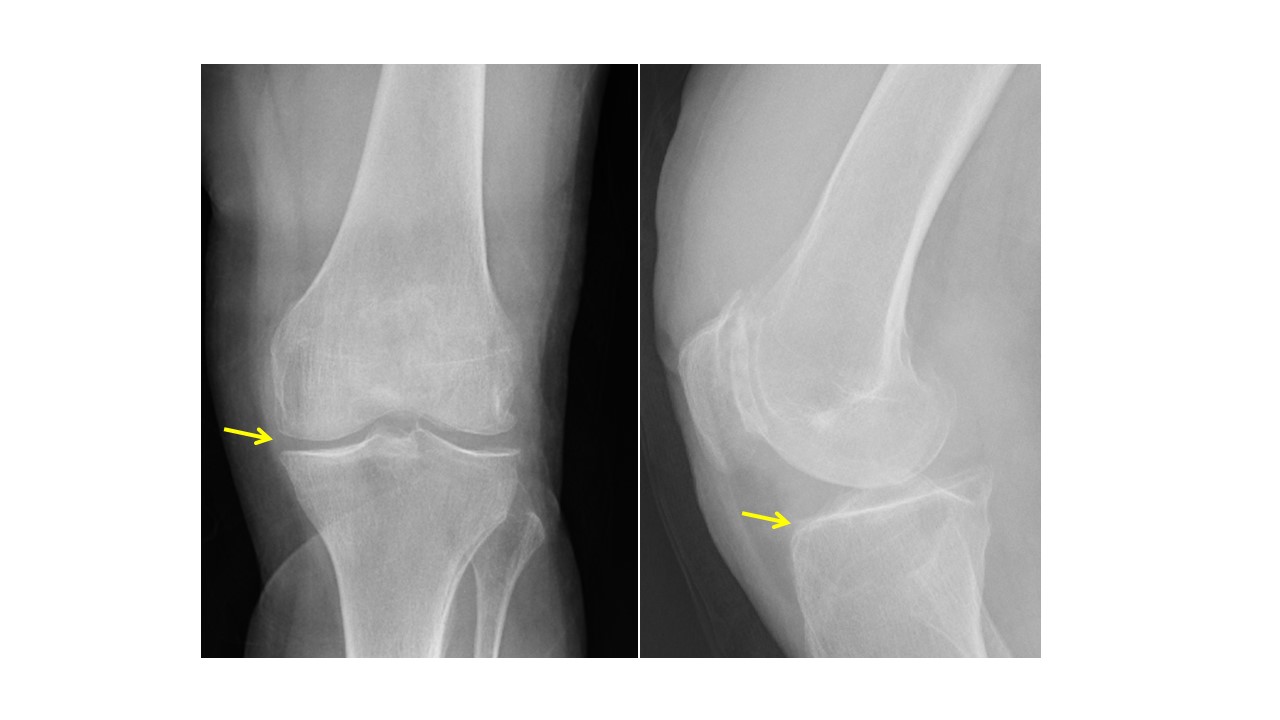
Radiografia simples do joelho, em incidências anterior e perfil, mostrando esclerose subcondral
Figura II
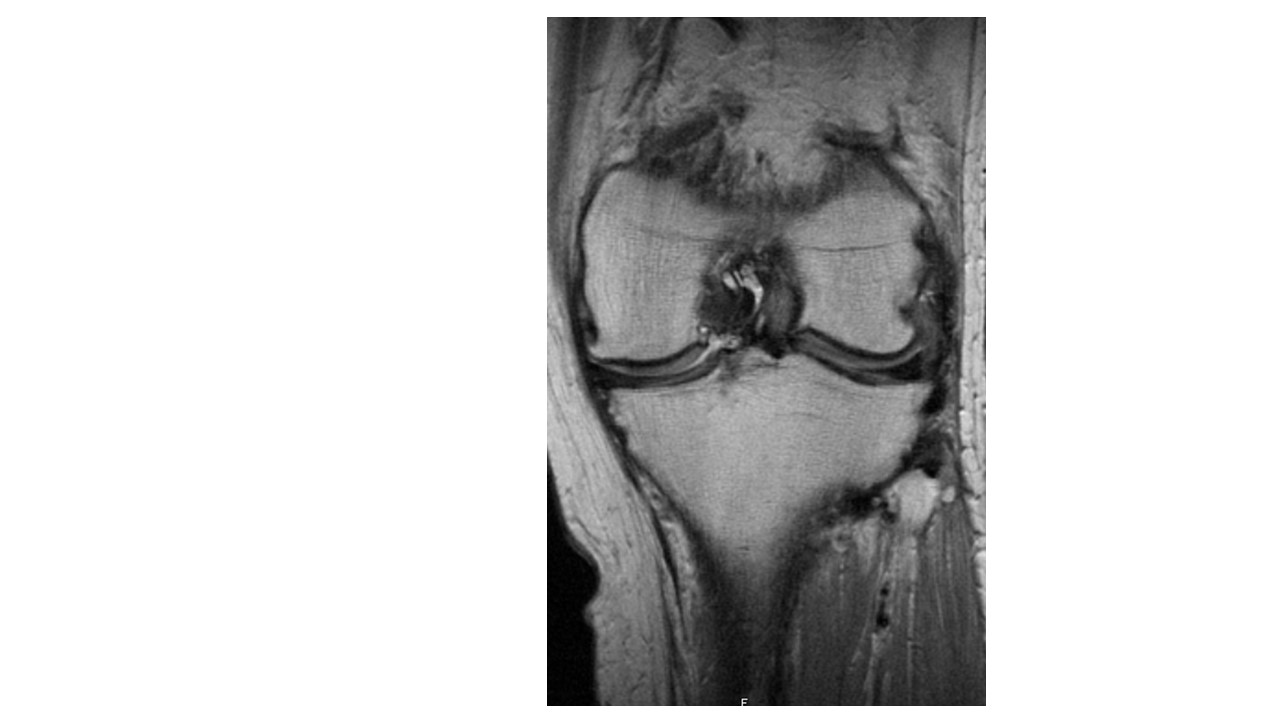
Corte coronal de ressonância magnética do joelho em sequência T2 fat-supressed. A preto destacam-se as áreas afectadas pelo tumor (ausência de sinal)
Figura III
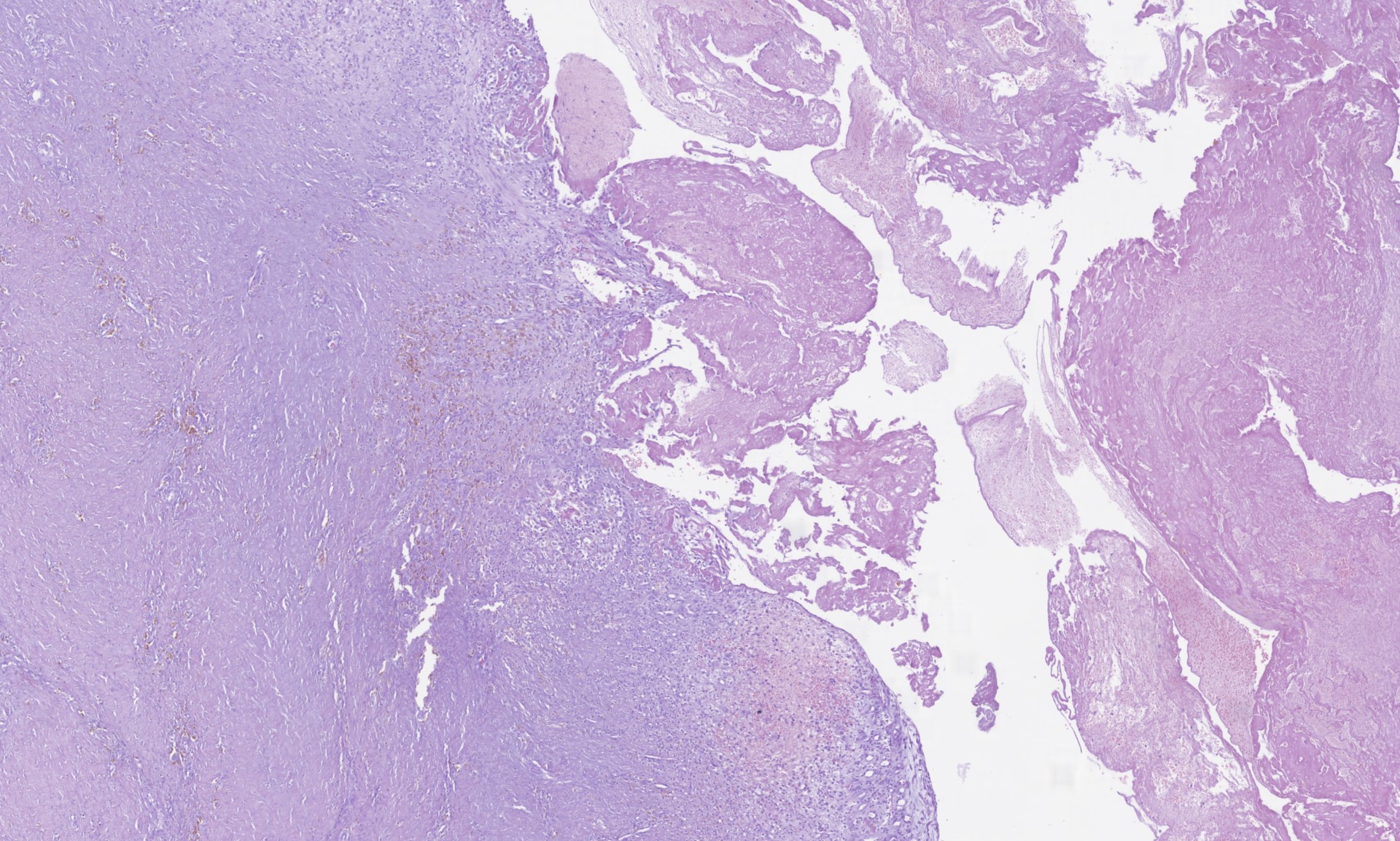
Corte histológico (HE, 5x) da sinovial excisada onde se evidenciam infiltrado linfoplasmocitário e a deposição errática de hemossiderina
BIBLIOGRAFIA
1. Kramer, D., Frassica, F., Frassica, D., Cosgarea, A., Pigmented villonodular synovitis of the knee diagnosis and treatment, J Knee Surg. 2009; 22:243-254
2. Coutinho, M et al, Sinovite vilonodular pigmentada: um desafio diagnóstico. Revisão de 28 casos, Acta Reumatol Port. 2012; 37:335-341
3. Jain et al., Arthroscopic synovectomy in pigmented vilonodular synovitis of the knee: clinical series and outcome, International Orthopaedics (SICOT) (2013) 37: 2363-2369
4. Tyler, W., Vidal, A., Williams, R., Healy, J., Pigmented villonodular Synovitis, J Am Acad Orthop Surg 2006; 14:376-385
5. Murphey et al., Pigmented Villonodular Synovitis: Radiologic-Pathologic Correlation, RadioGraphics 2008; 28:1493-1518
6. Garner, H., Ortiguera, C., Raouf, N., Pigmented villonodular synovitis, RadioGraphics 2008; 28;1519-1523
7. X.Ma et al, Pigmented villonodular synovitis: a retrospective study of seventy five cases (eighty one joints), International Orthopaedics (SICOT) (2013); 37: 1165-117
8. Mollon, B. et al, Combined arthroscopic and open synovectomy for diffuse pigmented villonodular synovitis of the knee, Knee Surg Sports Traumatol Arthrosc (2016); 24: 260-266
9. Cacoub et al., Extrahepatic manifestations of chronic hepatitis C virus infection, Ther Adv Infect Dis (2016); 3 (1) 3-14
10. Ogdie et al, Synovial Biopsy Findings in Arthritis Associated with Hepatitis C Virus Infection, The Journal of Rheumatology 2010; 37:6
11. De Lange-Brokaar et al, Association of pain in knee osteoarthritis with distinct patterns of synovitis, ARTHRITIS & RHEUMATOLOGY, Vol. 67, No. 3, 2015, pp 733740
12. Liu et al; Osteoarthritis: Pathogenesis and clinical features in Eular Textbook of Rheumatic diseases, 1st Edition, BMJ 2012, 719-748
13. Nadeem et al, Cell culture-derived HCV cannot infect synovial fibroblasts, Sci.Rep 5, 18043; doi: 10.1038/srep18043 (2015)
14.Fiorino et al., Possible association between hepatitis C virus and malignancies different from hepatocellular carcinoma: a systematic review, World J Gastroenterol 2015; 21 (45):12896 12953
15. Bergasa et al, Adrenal tumors ins patients with chronic hepatitis C, Gastroenterology and Hepatology, Volume 6, Issue 6, 2010

