INTRODUÇÃO
A gastroenterite eosinofílica (GEE) é uma doença inflamatória rara, caracterizada pela infiltração anormal da parede do trato digestivo por eosinófilos, na ausência de entidades secundárias tipificadas que condicionam eosinofilia tecidular e periférica de expressão variável.1
As manifestações clínicas, bem como a gravidade, dependem do tipo de envolvimento, tanto em extensão como em profundidade, do trato gastrointestinal (GI).
O diagnóstico requer a presença de sintomas GI, a demonstração de infiltração eosinofílica do trato GI e a ausência de parasitas ou de outras causas conhecidas de eosinofilia tecidular e periférica. O tratamento, baseado na corticoterapia, antagonistas dos recetores dos leucotrienos e estabilizadores dos mastócitos, e em dietas hipoalergéneas, é bastante eficaz, pelo que o prognóstico é excelente.
Os autores relatam o caso clínico de uma mulher, que se apresentou com dor pleurítica por derrame presumivelmente parapneumónico, e desenvolvimento sequencial de ascite eosinofílica, que levou ao diagnóstico de GEE, na sua variante serosa.
CASO CLÍNICO
Mulher de 50 anos, sem antecedentes clínicos relevantes, nomeadamente, história prévia de atopia, que foi internada para tratamento e investigação de derrame pleural. Cerca de uma semana antes, tinha começado a referir dorsalgia mediana, de tipo mecânico, cujo tratamento sintomático surtiu efeito transitório. A dor passou a apresentar características pleuríticas, predominando à esquerda e anteriormente, que levando a doente a recorrer ao Serviço de Urgência. Referia tosse escassa e pouco produtiva, sem dispneia, pieira ou febre, bem como artromialgias e lesões cutâneas. Notara ligeiro desconforto epigástrico, sem náuseas, vómitos ou alterações do trânsito intestinal. À auscultação pulmonar o murmúrio vesicular estava diminuído em ambas as bases pulmonares e a palpação abdominal despertava ligeiro desconforto no epigastro, sem evidência de organomegalias ou massas patológicas. Imagiologicamente observava-se um derrame pleural associado a consolidação do lobo inferior esquerdo, sugestivo de processo pneumónico (Fig. 1). No sangue periférico, de relevo, destaca-se apenas, uma eosinofilia crescente (Tabela 1). O tratamento convencional de pneumonia, não impediu a progressão do derrame pleural, cuja investigação, com toracocentese e biópsia, revelou um predomínio eosinofílico e inflamação inespecífica (Tabela 2).
Inicia-se, portanto, uma investigação alargada para estados hipereosinofílicos. Pelos meios analíticos não foi encontrada causa evidente mediante painel imunológico e infecioso (vírus, parasitas e fungos). A triagem alergológica com o radioallergosorbent (RAST) foi negativa (Tabela 1). As 3 amostras para parasitológico de fezes e coproculturas foram negativas. Fez endoscopia digestiva alta, com colheita de suco duodenal, que não mostrou alterações estruturais nem evidência de infestação parasitária.
A broncofibroscopia não relevou qualquer alteração macroscópica, destacando-se, apenas, do estudo do lavado bronco-alveolar, 14% de eosinófilos e negatividade para o microbiológico e pesquisa de micobactérias.
Após exclusão das causas secundárias mais frequentes de eosinofilia prosseguiu-se o estudo para exclusão de síndromes hipereosinofílicos primário ou secundário. Foram excluídos mediante: resultados do aspirado da medula óssea que mostrou a maioria das linhagens em estadios terminais de maturação, em que se observava eosinofilia; observação dos dados morfológicos na biópsia de medula óssea; e, posteriores, resultados dos estudos citogenéticos (transcritos de fusão FIP1L1/PDGFA associados à deleção intersticial del(4)(q12) e pesquisa de rearranjos do gene FGFR 88q11 pelo método FISH), que foram negativos para as mutações mais frequentemente associadas a síndromes hipereosinofilicos.
Atendendo às consequências potenciais da hiperosinofilia, sobretudo neurológicas e cardiovasculares, enquanto aguardava o estudo citogenético, iniciou tratamento com corticoterapia. Às 6 semanas do tratamento, já na fase de desmame do corticóide, surgiram diminuição do apetite, desconforto e aumento do perímetro abdominal, sem queixas GI associadas. Clinica e imagiologicamente havia ascite de pequeno a moderado volume, cuja análise citológica revelou conteúdo abundante de eosinófilos e gradiente sero-ascítico de albumina inferior a 1,1.
Este novo desenvolvimento veio alertar para a possibilidade de uma GEE. Procede-se ao estudo endoscópico digestivo alto e baixo, com a realização de biópsias no corpo e antro gástrico, duodeno, cólon direito (cego/ascendente) e cólon esquerdo (sigmóide/reto), que apenas revelou gastrite crónica superficial do antro e corpo, associada a Helicobacter pylori, com actividade discreta. Retomou o tratamento com prednisolona na dose 1mg/Kg/dia, com rápido desmame, associada ao cetotifeno 2 mg/dia, tendo-se registado melhoria sintomática e regressão total da ascite e da eosinofilia em cerca de 10 dias.
DISCUSSÃO
A GEE foi descrita pela primeira vez em 1937 por Kaijser.1 Observa-se desde a infância até à sétima década de vida, em todas as raças e géneros, embora seja mais diagnosticada em homens da terceira à quinta década de vida.2 A etiologia é desconhecida, admitindo-se um mecanismo de hipersensibilidade na sua fisiopatogenia. Cerca de 50% dos doentes com gastroenterite eosinofílica apresentam história de asma, rinite, alergia a fármacos ou eczema.2
Considera-se que existem três variantes de GEE (mucosa, submucosa (muscular) e serosa), segundo a profundidade do envolvimento da parede visceral, guardando esta sistematização relação com as distintas manifestações clínicas.2
O envolvimento mucoso é o mais comum, manifestando-se por náuseas, vómitos, dor abdominal, diarreia, perda de peso e má absorção. Na doença muscular verificam-se sintomas intermitentes de obstrução, e complicações como perfuração ou aspiração. A variedade serosa é mais rara, manifestando-se geralmente como ascite eosinofílica, sendo mais frequentemente encontrada em mulheres entre os 20 e 30 anos.3,4
Para o diagnóstico é necessário haver sintomatologia GI, demonstrar histologicamente a infiltração eosinofílica de uma ou mais áreas do trato GI e excluir infestação parasitária ou doença eosinofílica extra-intestinal. Devem observar-se mais de 50 eosinófilos por campo de grande ampliação.2 Devido à distribuição aleatória e irregular dos cúmulos de eosinófilos, mesmo com biópsias múltiplas, pode ser difícil afirmar o diagnóstico.5
A eosinofilia periférica está presente em cerca de 70% dos casos, e não é critério de diagnóstico.6
A presença de Helicobacter pylori não parece desempenhar um papel significativo na etiopatogenia da GEE.7
A dificuldade diagnóstica do presente caso resulta, por um lado, da raridade da GEE, sobretudo, por se tratar da variante serosa e, por outro, por se ter manifestado por doença pleuro-pulmonar. Há casos descritos em que o derrame pleural se associava simultaneamente a ascite eosinofílica,8 ocorrência que, na nossa doente, se veio a revelar numa fase mais evoluída do caso, e que, por isso, levou à necessidade de excluir hipóteses diagnósticas mais graves e que careceriam de uma abordagem mais urgente, como as de síndrome de Loeffler (parasitário ou secundário a fármacos) e de síndrome hipereosinofílico primário.
Embora seja desejável documentar o envolvimento do peritoneu visceral, é possível não se observarem infiltrados eosinofílicos nas biópsias endoscópicas, sendo que, neste caso, a eosinofilia no líquido ascítico e a resposta favorável ao tratamento, após exclusão de outras patologias, permitem afirmar, com bastante segurança, o diagnóstico de GEE.
O tratamento desta entidade baseia-se em relatos de casos clínicos e pequenas séries, e inclui várias combinações de dietas hipoalergénicas, corticoterapia, inibidores de mastócitos, anti-histamínicos e antagonistas dos leucotrienos. Nos quadros obstrutivos, a abordagem endoscópica poderá ser uma opção, ficando reservada a intervenção cirúrgica para casos de obstrução intestinal segmentar persistente, contando que a recidiva é um cenário possível.9
A prednisolona, usada em doses 0,5 a 1 mg/Kg/dia, provou ser eficaz, produzindo alívio dos sintomas num período de 7 a 10 dias, sendo possível, na maioria dos casos proceder à redução progressiva da dose a partir das 6 a 8 semanas.10
Nos quadros obstrutivos, a abordagem endoscópica poderá ser uma opção. A intervenção cirúrgica deverá ser evitada, excepto quando se observa obstrução do segmento intestinal de forma persistente. A maioria dos doentes responde ao tratamento conservador e a recidiva é um cenário possível, mesmo após excisão cirúrgica. Mesmo tratando-se de uma patologia crónica sujeita a recorrências, no geral, o prognóstico é excelente.11
Conflitos de Interesse: Os autores declaram a inexistência de conflitos de interesse na realização do presente trabalho.
Fontes de Financiamento: Não existiram fontes externas de financiamento para a realização deste artigo.
Direito à Privacidade e Consentimento Informado: Os autores declaram que nenhum dado que permita a identificação do doente aparece neste artigo.
Figura I
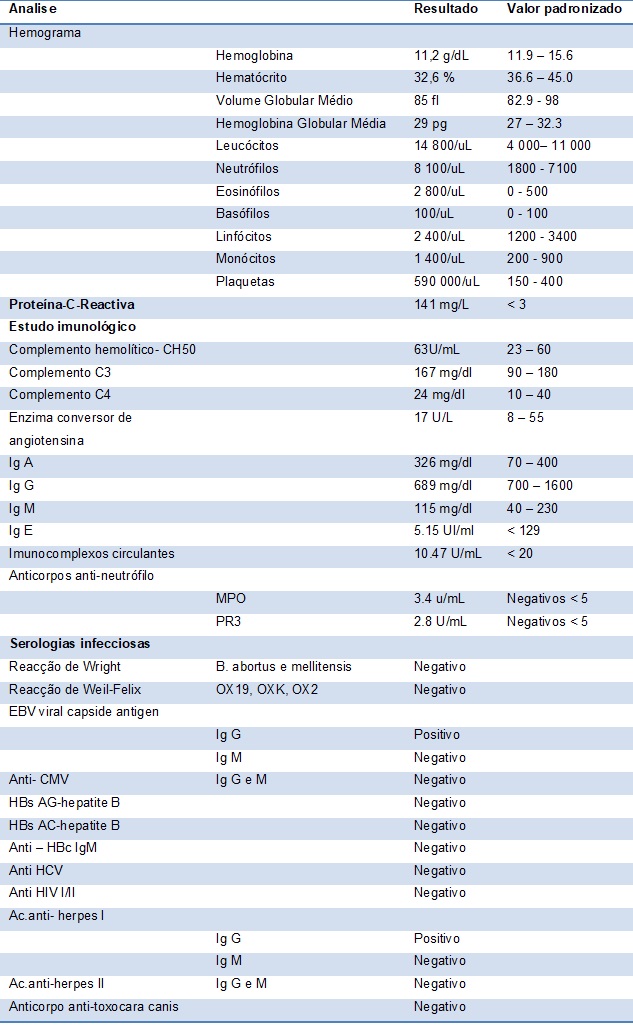
Tabela 1: Resultados analíticos de hemograma, estudo imunológico e serológicos.
Figura II
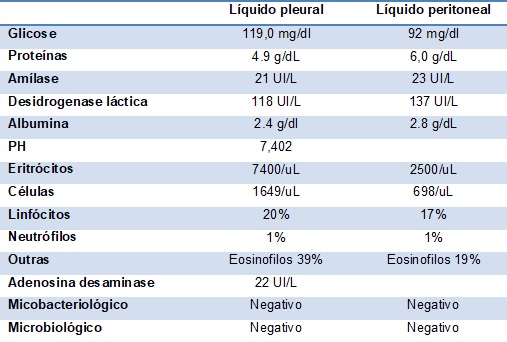
Tabela 2: Resultados de bioquímica, hematológicos e microbiológicos dos líquidos pleural e peritoneal
Figura III
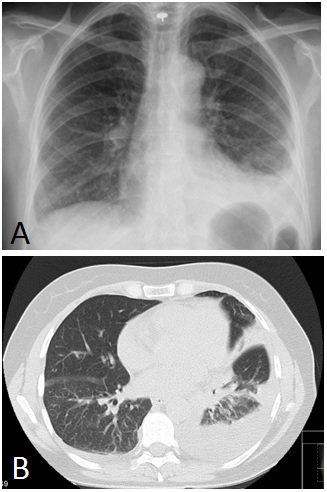
Figura 1: A Radiografia torácica: derrame pleural esquerdo. B Tomografia computorizada de tórax (corte axial): derrame pleural bilateral lateral, mais volumoso à esquerda, associado a imagem de consolidação com broncograma aéreo no lobo inferior esquerdo compatível com pneumonia
BIBLIOGRAFIA
1. Talley NJ, Shorter RG, Phillips SF, Zinsmeister AR. Eosinophilic gastroenteritis: a clinicopathological study of patients with disease of the mucosa, muscle layer, and subserosal tissues. Gut. 1990;31:548.
2. Ingle SB, Hinge Ingle CR. Eosinophilic gastroenteritis: An unusual type of gastroenteritis. World J Gastroenterol. 2013;19(31):50616.
3. Roberto A S, Bonilla G R, Pérez G G. Gastroenteropatía eosinofílica: Reporte de un caso y revision de la literatura Case Report of Eosinophilic Gastroenteropathy and a Literature Review. Rev Colomb Gastroenterol [Internet]. 2014;41923
4. Sabrá A. Gastroenterite eosinofilica. Journal of Food Allergy. Volm. 3, Nº1. 2014 (Março)
5. Rached AA, Hajj W El. Eosinophilic gastroenteritis: Approach to diagnosis and management. World J Gastrointest Pharmacol Ther [Internet]. 2016;7(4):513
6. Freeman HJ. Adult eosinophilic gastroenteritis and hypereosinophilic syndromes. World J Gastroenterol. 2008;14(44):67713.
7. Soavi C, Caselli M, Sioulis F, Cassol F, Lanza G, Zuliani G. Eosinophilic Gastroenteritis Cured with Helicobacter pylori Eradication: Case Report and Review of Literature. Helicobacter. 2014;19(3):2378.
8. Elmer P, Antonio A, Matos G De, Neves L, Bezerra P. Eosinophilic Gastroenteritis With Malabsorption , Acute Intestinal Obstruction , Ascites and Pleural Effusion : A Case Report and Review of Literature. 2013;6(6):2336.
9. Hua S, Cook D, Walker MM, Talley NJ. Pharmacological treatment of eosinophilic gastrointestinal disorders. Expert Rev Clin Pharmacol [Internet]. 2016;2433(May):115
10. Lucendo AJ, Arias A. Eosinophilic gastroenteritis: an update. Expert Rev Gastroenterol Hepatol. 2012;6(5):591601.
11. Triantafillidis JK, Parasi A, Cherakakis P, Sklavaina M. Eosinophilic gastroenteritis : Current aspects on etiology , pathogenesis , diagnosis and treatment. Ann Gastroenterol. 2002;15(2):10615.




