Introdução:
A actinomicose é uma infecção granulomatosa rara causada por uma bactéria anaeróbica, filamentosa, gram-positiva. O Actinomyces é um comensal da mucosa oral e trato gastro-intestinal, mas que adquire patogenicidade na invasão de lesão na mucosa ou de tecido necrótico.1,2
Com grande variabilidade de apresentação, o envolvimento mais comum é o cervico-facial seguindo-se do abdominal e torácico.3
Na actinomicose abdominal a apresentação mais frequente é a ileocecal, podendo a infecção alastrar-se por continuidade para outros órgãos (fígado), retroperitoneu, coluna e parede abdominal. O diagnóstico geralmente é difícil em virtude da baixa frequência e da sintomatologia comum a outras patologias, nomeadamente neoplasia, doença de Crohn e tuberculose. 4-7
Caso clínico:
Doente do sexo feminino de 67 anos, com hipertensão arterial desde os 50 anos, e com antecedentes cirúrgicos de apendicectomia aos 18 anos e herniorrafia umbilical aos 50 anos; alimentação equilibrada, com predomínio de ingestão de peixe e referência a episódios de deglutição de espinhas. Sem contexto epidemiológico de contactos com tuberculose, viagens recentes ou outra exposição relevante. História familiar relevante para neoplasia: o pai morreu aos 79 anos por carcinoma da próstata e irmão aos 42 anos por carcinoma do esófago.
Recorre ao serviço de urgência por febre (temperatura axilar máxima 38,5ºC) e aparecimento de tumefação palpável infra-umbilical com sinais inflamatórios (rubor e calor) nos dois dias anteriores; associava clínica de desconforto abdominal, com sensação de picadas´ intra-abdominais, que agravavam com o esforço, sobretudo na região infra-umbilical, bem como astenia, anorexia e mal-estar generalizado nas últimas 2 semanas.
À admissão, apresentava bom estado geral, febre (temperatura timpânica: 38,3ºC), eupneica (frequência respiratória: 16 cpm) e hemodinamicamente estável; auscultação cardíaca e pulmonar sem alterações e ao exame abdominal era evidente eritema cutâneo de aproximadamente 5cm infra-umbilical, com massa palpável na mesma localização de aproximadamente 6x5 cm, dura, profunda e dolorosa, não aderente, sem defesa ou contratura.
Dos meios complementares de diagnóstico realizados, destacava-se leucocitose (12.370 leucócitos/μL) com predomínio de polimorfonucleares (76,5%) e aumento da proteína C reactiva (99,42 mg/L); Rx abdominal simples de pé sem alterações e ecografia abdominal a mostrar coleção heterogénea nos planos músculo-aponevróticos da parede abdominal, sem seguros trajetos de comunicação com a cavidade peritoneal; no seio desta coleção, imagem hiperecogénica curvilínea, com 3 cm de maior eixo, sugestiva de fio de sutura, corpo estranho ou espinha perfurante (ver figura 1). Realizou tomografia computorizada (TC) abdominal que confirmou a presença de coleção na parede abdominal anterior da região infra-umbilical, com 52x34x54 mm de diâmetro e identificando-se no seu interior uma imagem linear hiperdensa, sugestiva de corpo estranho (espinha); densificação da gordura peritoneal adjacente, com pequeno trajeto superiormente à extremidade profunda do corpo estranho, em direção ao cólon transverso, que tem discreto espessamento parietal (ver figura 1).
Assumido abcesso profundo fistulizado para a parede com provável perfuração do cólon por corpo estranho, foi submetida a laparotomia exploradora. No procedimento, constatou-se a presença de tumor intra-abdominal que envolvia o grande epiplon e a parede abdominal anterior (ver figura 2), que foi removido; não se visualizou o referido corpo estranho.
O exame anatomopatológico revelou lesão operatória cavitada de parede fibrosa espessada recoberta por exsudado fibrinoleucocitário, onde se identificam micro-organismos Actinomyces spp (ver figura 3).
A doente cumpriu 3 semanas de benzilpenicilina endovenosa e completou 6 meses de tratamento com amoxicilina e ácido.clavulânico por via oral, com resolução do quadro. Atualmente encontra-se assintomática e a TC de controlo sem alterações.
Discussão e Conclusão:
A actinomicose abdominal é um processo inflamatório crónico que pode ocorrer semanas, meses ou anos após a quebra de integridade (quer seja por cirurgia ou trauma) da mucosa. Neste caso ambas as hipóteses eram possíveis, visto a doente teria sido submetida a apendicectomia e frequentemente deglutir espinhas de peixe que, por perfuração, poderiam comprometer a integridade da mucosa. Perante a apresentação clínica e imagiológica, a doença inflamatória intestinal, tuberculose, abcesso e neoplasia, devem ser considerados nos diagnósticos diferenciais.8,9 No caso apresentado de uma clínica insidiosa com uma massa dura à palpação, estas hipóteses, sobretudo a de neoplasia, não poderiam ser inicialmente excluídas.
O diagnóstico pré-operatório nem sempre é possível, pois trata-se de uma doença em que é necessário um elevado índice de suspeição e a confirmação do agente etiológico. A biópsia percutânea apresenta baixa acuidade diagnóstica, pela dificuldade de adquirir amostra adequada e obter um exame cultural positivo (bactéria fastidiosa com tempo de incubação longo e taxa de falsos negativos de 50-70%). Posto isto, a biópsia excisional é muitas vezes necessária para a análise anatomopatológica, sendo que o diagnóstico pré-operatório se limita a cerca de 10%.3,10
O diagnóstico definitivo é feito pela cultura positiva para Actinomyces sendo que a identificação do agente nem sempre é possível. A presença de agentes gram-positivos, filamentosos, ZiehlNeelsen negativos é sugestivo do diagnóstico assim como a presença de grânulos sulfúricos, com coloração de hematoxilina-eosina.11 Em centros especializados recorre-se a técnicas de amplificação de ADN ribossómico.12 Neste caso clínico, o diagnóstico final foi histológico, não tendo sido colhido produto para exame cultural.
As decisões de tratamento são baseadas em experiência clínica coletiva. A necessidade de tratamento intensivo e endovenoso em fase inicial é justificado pela baixa penetração do antibiótico através das paredes espessas presentes nestas massa e pela presença dos grânulos sulfúricos que podem funcionar como um biofilme. Recomenda-se o tratamento com penicilina em alta dose e durante um período de tempo prolongado porque a infecção tem tendência a recorrer. A associação de um beta-lactâmico (ex: amoxicilina) e um inibidor de beta-lactamase (ácido clavulânico) oferece a vantagem de cobertura contra co-patogeneos aeróbicos e anaeróbios resistentes à penicilina. A associação de cirurgia em primeira linha não está estabelecida, mesmo nos casos de doença mais extensa, mas está indicada em situações de falência da antibioterapia endovenosa, quando há compressão de estruturas adjacentes, quando não é possível excluir um carcinoma, e em abcessos da parede abdominal bem delimitados com drenagem percutânea. A taxa de cura é alta e as taxas de complicações e mortalidade são baixas.3,4
O diagnóstico da actinomicose abdominal é desafiador, pela apresentação clínica inespecífica, pela baixa frequência da doença e pelos diagnósticos diferenciais envolvidos, o que leva a que este seja frequentemente realizado pelo anatomopatologista após uma cirurgia. Tendo em conta o facto de que o tratamento isolado com antibioterapia poderá ser suficiente, levantar esta hipótese no tempo pré-operatório poderá ser benéfico para o doente.
Figura I
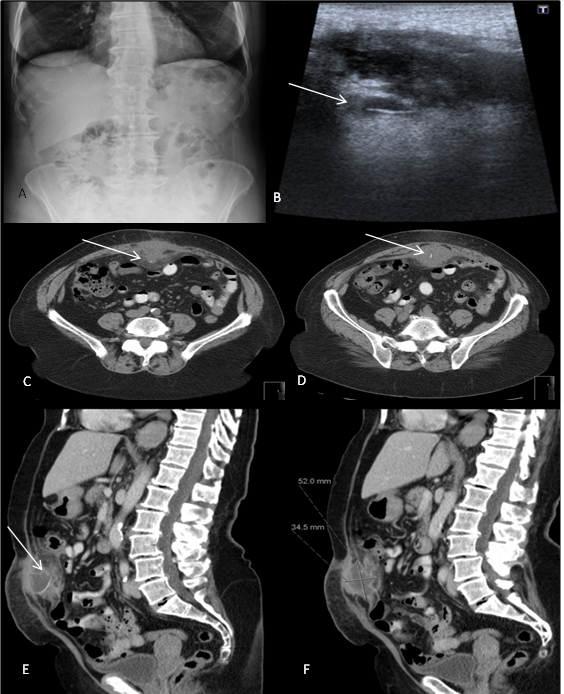
Rx abdominal simples de pé (A) sem alterações. Ecografia abdominal (B) a demonstrar coleção heterogénea, com imagem hiperecogénica curvilínea no seu interior de natureza imprecisa (seta). TC abdominal [cortes axiais (C e D) e sagitais (E e F)] a mostrar coleção com imagem hiperdensa no seu interior (seta).
Figura II
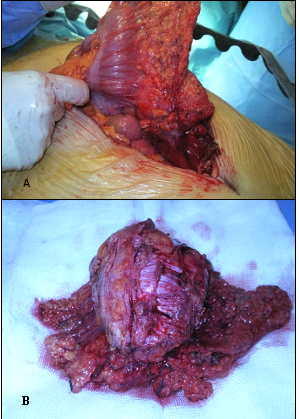
Tumor sólido (A e B), intra-abdominal, que envolve o grande epiplon (A) e a parede abdominal anterior.
Figura III
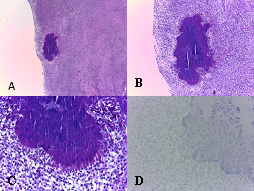
Lesão cavitada de parede fibrosa espessada recoberta por exsudado fibrinoleucocitário (A-C), onde se identificam micro-organismos Actinomyces spp (D). Coloração hematoxilina eosina com ampliação de 40x (A), 100x (B), 400x (C); coloração de Gram ampliação de 100x (D)
BIBLIOGRAFIA
1. Russo TA. Agents of actinomycosis. In: Mandell GL, Bennett JE, Dolin R, Blaser MJ editors. Mandell, Douglas & Bennetts Principles and Practice of Infectious Diseases. 8th ed. Philadelphia: Churchill Livingstone Elsevier; 2015. p. 2864-2873.
2. Wang H, Sheng W, Hung C, et al. Hepatosplenic actinomycosis in an immunocompetent patient; Journal of the Formosan Medical Association; 2012, 111:228-231.
3. Acquaro P, Tagliabue F, Confalonieri G, Faccioli P, Costa M. Abdominal wall actinomycosis simulating a malignant neoplasm: Case report and review of the literature. World J Gastrointest Surg; 2010, 2: 247-250.
4. Brook I. Actinomycosis. In: Goldman L, Schafer A. Goldmasn´s Cecil Medicine.25th ed. Philadelphia: Churchill Livingstone Elsevier, 2016. P 2060-2062 .
5. Hayashi M, Asakuma M, Tsunemi S, Inoue Y, Shimizu T, Komeda K, Hirokawa F, Takeshita A, Egashira Y, Tanigawa N. Surgical treatment for abdominal actinomycosis: A report of two cases. World J Gastrointest Surg; 2010; 2: 405-408.
6. Govindarajah N, Haeed W, Middleton S, Booth M Actinomyces infection causing acute right iliac fossa pain. BMJ Case Reports; 2014,5: 1-4
7. Simsek A, Perek A, Cakcak I, Durgun A. Pelvic actinomycosis presenting as a malignant pelvic mass: a case report. Journal of Medical Case Reports; 2011, 5: 1-3.
8. Huang C, Huang T, Hsieh J. Pseudo-colonic carcinoma caused by abdominal actinomycosis: report of two cases. Int J Colorectal Dis 2004;19:283-6.
9. Karagulle E, Turan H, Turk E, Kiyici H, Yildirim E, Moray G. Abdominal actinomycosis mimicking acute appendicitis. Can J Surg, 2008; 51: E109-110.
10.Scribner DR, Baldwin J, Johnson GA. Actinomycosis mimicking a pelvic malignancy. A case report. J Reprod Med 2000; 45: 5158.
11.Wagenlerhner F, Mohrem B, Naber K, Mannl H. Abdominal Actinomycosis. Clin Microbiol Infect; 2003; 9:881-885.
12.Hall V, ONeill GL, Magee JT, Duerden BI. Development of amplified 16S ribosomal DNA restriction analysis for identification of Actinomyces species and comparison with pyrolysis-mass spectrometry and conventional biochemical tests. J Clin Microbiol. 1999; 37: 2:255-261.




