INTRODUÇÃO
A infecção por Cryptococcus neoformans ocorre com maior frequência em doentes com imunodepressão grave, nomeadamente, naqueles com alteração da imunidade celular. A via inalatória é a principal porta de entrada da infecção e daí a maior frequência do acometimento pulmonar.1 No entanto, a disseminação para outros órgãos pode ocorrer e o atingimento da pele está descrito em 10 a 15% dos casos.2
Com a introdução da terapêutica antirretrovírica a incidência de infecção criptocócica nos doentes com infecção VIH tem diminuído. Contrariamente, com a crescente utilização de fármacos imunossupressores, a sua incidência em doentes sem infecção por vírus da imunodeficiência humana (VIH) tem vindo a crescer.3 O uso prolongado de glucocorticóides, mesmo em baixas doses, é um factor independente e significativo para múltiplos efeitos adversos, sendo o risco dependente quer da dose quer da duração do tratamento.
CASO CLÍNICO
Doente de 67 anos, sexo feminino, caucasiana, autónoma. História de hipertensão arterial, cardiopatia hipertensiva com insuficiência cardíaca classe II da New York Heart Association, fibrilhação auricular, obesidade, doença renal crónica estádio 4, glomerulonefrite crónica de etiologia não esclarecida. Medicada com prednisolona 5 mg uma vez/dia desde há 3 anos, varfarina 5mg, amiodarona 200mg, bisoprolol 5mg, sinvastatina 20mg, pantoprazol 40mg, hidroxizina 25mg. Internamento recente, alta um mês antes, por insuficiência cardíaca descompensada.
Admitida por quadro de cansaço para esforços progressivamente menores, agravamento do edema dos membros inferiores e surgimento de eritema cutâneo e prurido da face lateral da coxa esquerda, com cerca de uma semana de evolução. Negava tosse, expectoração, febre, diaforese, sintomatologia urinária ou gastrointestinal.
Na observação na admissão, doente vigil, orientada e colaborante. Pele e mucosas descoradas, hidratada. Hipotensa, TA (braço esquerdo) 99/55mmhg, apirética (temperatura timpânica 36,4ºC), eupneica em repouso, SpO2 98% com oxigénio por cânula nasal a 1,5 L/minuto. Sons cardíacos arrítmicos, sem sopros. Murmúrio vesicular mantido, fervores bibasais. Abdómen distendido, globoso, ruídos hidroaéreos de timbre e intensidade normal, mole e depressível. Edema até à raíz da coxa com transudação de líquido intersticial bilateralmente. Na face lateral da coxa esquerda com eritema, edema, lesões vesiculares, aumento de temperatura e exsudação de líquido intersticial.
Gasimetria arterial com FiO2 28% com hiperlactacidémia: pH 7,45, pCO2 35,0mmHg, pO2 97mmHg, HCO3- 24,3mmol/L, SpO2 98%, lactato 2,2mmol/L. No estudo analítico realizado há a referir anemia normocítica e normocrómica (hemoglobina 8,9g/dL), leucocitose 11750/µL, neutrofilia 93,6%, INR 2,05, aPTT 28,0s; parâmetros de retenção azotada sobreponíveis ao seu habitual (ureia 175 mg/dL, creatinina 2,41 mg/dL, TFGe 32 mL/min), fosfatase alcalina 235U/L; gamaglutamiltranspeptidase 197U/L; proteína C reactiva 19,19mg/dL. Radiografia do tórax com reforço intersticial bilateral e índice cardiotorácico superior a 0,5. Electrocardiograma em ritmo de pacemaker ventricular.
Admitido quadro de insuficiência cardíaca descompensada por celulite da coxa esquerda, iniciou antibioterapia empírica com amoxicilina e ácido clavulânico após colheita de hemoculturas e urocultura. Por evolução desfavorável, progressão dos sinais inflamatórios da coxa esquerda (figura 1), agravamento do eritema na face lateral da coxa esquerda, surgimento de vesículas com lesões purpúricas e exsudação de líquido intersticial a condicionar quadro de choque séptico com hipotensão, extremidades frias, hiperlactacidémia (lactatos 4,2 mmol/L), foi assumida falência da terapêutica inicialmente instituída e escalada antibioterapia para piperacilina/tazobactam e linezolida após colheita de novas hemoculturas. A doente foi transferida para unidade de cuidados intensivos para suporte ventilatório, aminérgico e terapêutica de substituição da função renal.
Apesar de todas as medidas de suporte de órgão instituídas a doente acabou por falecer ao 6º dia de internamento. Das hemoculturas realizadas, cujo resultado foi disponibilizado ao 5º dia de internamento, a destacar isolamento de Cryptococcus neoformans nos quatro pares colhidos (dois pares iniciais e dois pares colhidos antes da alteração da antibioterapia).
DISCUSSÃO
Apesar de a criptococose se encontrar mais frequentemente associada à infecção por VIH, em muitos Centros de países mais desenvolvidos a maioria dos casos ocorre em doentes com outro tipo de imunodepressão ou ainda em doentes aparentemente imunocompetentes.4
A infecção disseminada por Cryptococcus neoformans envolve a pele em 10 a 15% dos casos, sendo mais comum em doentes imunodeprimidos no contexto de transplante de órgãos sólidos.3 As lesões cutâneas mais comuns incluem granulomas em crosta, pápulas, pústulas, nódulos, úlceras, vesículas, celulite, placas violáceas, equimoses, púrpura palpável e pioderma gangrenoso.5 O diagnóstico é realizado pelo exame histopatológico do tecido afectado com visualização de formas de levedura encapsuladas características e isolamento do microrganismo em cultura. A celulite por Cryptococcus neoformans mimetiza a celulite bacteriana e pode, consequentemente, permanecer não diagnosticada de forma precoce.6
No caso apresentado, dada a rápida evolução desfavorável da doente, não chegou a ser realizada a biópsia das lesões cutâneas. O isolamento de Cryptococcus neoformans nos quatro pares de hemoculturas (as da admissão e as realizadas aquando da alteração da antibioterapia), a progressão das lesões cutâneas a acompanhar a evolução para choque séptico e a ausência de outro foco infeccioso permite-nos admitir o diagnóstico de celulite a Cryptococcus. A evolução desta doente foi rapidamente desfavorável e catastrófica, nomeadamente pela raridade de isolamento deste agente em doentes com imunodepressão associada a corticoterapia (sobretudo com uma dose diária de prednisolona tão baixa quanto 5mg/dia), levando a que a instituição de terapêutica antifúngica não tenha sido equacionada atempadamente.
CONCLUSÃO
Apresentamos este caso pela raridade de isolamento deste agente em doentes sem imunodepressão grave conhecida, destacando, ainda assim, a necessidade de se considerar a associação de terapêutica antifúngica em doentes com choque séptico refractário. A criptococose em doentes não imunocomprometidos ou sem imunodepressão franca apresenta desafios diagnósticos e terapêuticos únicos. Torna-se premente um melhor conhecimento das suas manifestações clínicas e epidemiológicas com vista a um reconhecimento precoce, tratamento e prevenção eficazes.
Figura I
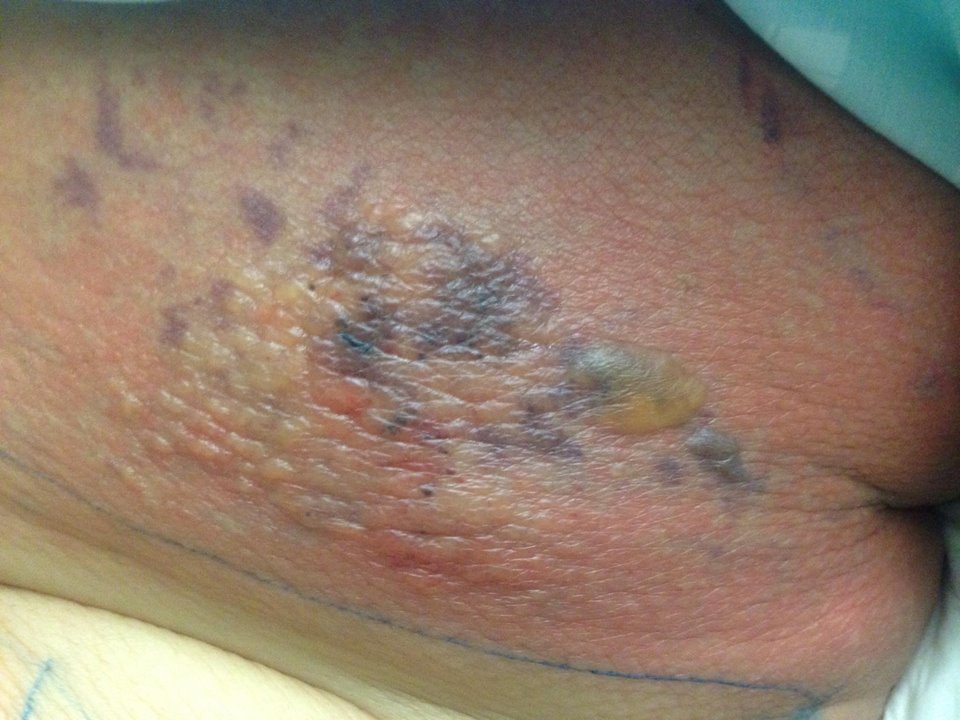
Face lateral da coxa esquerda com eritema, vesículas e lesões purpúricas.
BIBLIOGRAFIA
1. Velagapudi R, Hsueh YP, Geunes-Boyer S, et al. Spores as infectious propagules of Cryptococcus neoformans. Infect Immun. 2009; 77:4345-43455.
2. Du L, Yang Y, Gu J, et al. Systemic Review of Published Reports on Primary Cutaneous Cryptococcosis in Immunocompetent Patients. Mycopathologia. 2015; 180 (1-2): 19-25.
3. Gassiep I, McDougall D, Douglas J, et al. Cryptococcal infections in solid organ transplant recipientes over a 15-year period at a state transplant center. Transpl Infect Dis. 2017; 19(1):doi: 10.1111.
4. Pappas PG, Perfect JR, Cloud GA, et al. Cryptococcosis in human immunodeficiency virus-negative patients in the era of effective azole therapy. Clin Infect Dis. 2001; 33(5):690-699.
5. Kothiwala S, Prajapat M, Kuldeep C, Jindal A. Cryptococcal panniculitis in a renal transplant recipient: case report and review of literature. J Dermatol Case Rep. 2015; 9(3): 7680.
6.Perfect JR, Dismukes WE, Dromer F, et al. Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the infectious diseases society of america. Clin Infect Dis. 2010; 50(3):291-322.


