Introdução
A tuberculose (TB) do sistema nervoso central corresponde a 5-15% de todos os casos de tuberculose extrapulmonar e é aforma com maior mortalidade1. Engloba três categorias distintas: meningoencefalite tuberculosa, aracnoidite espinhal e tuberculoma cerebral2.
O tuberculoma cerebral consiste numa lesão intracraniana expansiva e granulomatosa, formada após a disseminação hematogénica e, na maioria dos casos, secundária a infeção pulmonar3. A sua presença é observada tipicamente em indivíduos de áreas endémicas e imunocomprometidos4. Corresponde a 0,15%-0,18% dos casos de TB nos países ocidentais e a 0,2% de todas as biópsias de massas cerebrais2. A maioria localiza-se no cerebelo (2/3) e nos hemisférios cerebrais (1/3), nomeadamente no lobo frontal e parietal, podendo apresentar-se como uma formação simples ou multinodular5.
A heterogeneidade da sintomatologia e a sua baixa frequência pode comprometer um diagnóstico atempado, pelo que deve ser sempre um diagnóstico de exclusão perante uma massa cerebral.
O tratamento precoce é imprescindível no desfecho desta patologia, sendo que a sintomatologia, por vezes, obriga a adotar uma abordagem cirúrgica. Nestes casos o período pós-cirúrgico é um verdadeiro desafio na recuperação da funcionalidade do doente, nomeadamente das sequelas neurológicas e músculo-esqueléticas inerentes à imobilização.
É assim fundamental estabelecer um plano de reabilitação (PR) especializado, individualizado, integral e intensivo.
O objetivo da descrição do caso clínico foi mostrar a versatilidade da apresentação de tuberculose num paciente imunocompetente e sem fatores de risco, salientar a cooperação entre as diversas especialidades, neste caso, Medicina Interna, Infecciologia, Neurocirurgia e Medicina Física e de Reabilitação (MFR) e a importância do internamento em reabilitação para a recuperação funcional.
Caso clínico
Doente do sexo masculino, 68 anos, reformado, natural e residente em Portugal, previamente autónomo, sem antecedentes pessoais relevantes ou comportamentos de risco, nomeadamente tabágicos e alcoólicos, sem necessidade regular de medicação e que negou viagens recentes ao estrangeiro. Negou antecedentes patológicos relevantes na família, nomeadamente história ou contacto com pessoas com tuberculose no passado. Recorreu ao Serviço de Urgência do Centro Hospitalar e Universitário de Coimbra (CHUC), após referenciação do seu médico assistente, no dia 13/10/2016 por quadro de cervicalgia mecânica, ataxia e disfagia progressiva para líquidos com 3 semanas de evolução. O exame objetivo evidenciou a presença de ataxia cerebelosa, disdiadococinésia, dismetria e hipotonia generalizada. Não apresentou qualquer outro sinal ou sintoma.
O estudo radiográfico do tórax, analítico (hemograma e bioquímica) e imunológico (imunoglobulinas e serologia para toxoplasma e vírus da imunodeficiência humana) não apresentaram alterações, sendo internado no Serviço de Medicina Interna (CHUC) para estudo complementar. (Fig.1) Realizou uma ressonância magnética crânio encefálica (RM-CE) que revelou a presença de uma lesão de características expansivas e limites irregulares, multiloculada e com áreas centrais necróticas em localização intra-axial e justa-cortical hemisférica cerebelosa. (Fig. 2) Perante a dúvida diagnóstica, por suspeita de provável neoplasia cerebral, o paciente foi submetido a craniotomia com excisão total da massa intracraniana no Serviço de Neurocirurgia (CHUC). O estudo anatomopatológico revelou a presença de um processo inflamatório crónico granulomatoso, com extensões de necrose caseosa, caracterizada como tuberculoma cerebral. Como não existia a suspeita inicial de tuberculoma cerebral, a peça operatória foi imersa em formol, o que torna muito difícil a identificação do Mycobacterium tuberculosis a posteriori, mesmo realizando culturas.
Após a cirurgia foi transferido para o Serviço de Infecciologia do CHUC (de 20/10/2016 a 30/1/2017) onde iniciou esquema específico com tuberculostáticos, que realizou durante 9 meses. Numa fase inicial, durante os primeiros 2 meses, foi medicado com rifampicina (R) 600mg/dia, isoniazida (H) 400mg/dia, pirazinamida (Z) 2g/dia e etambutol (E) 900mg/dia. Ao fim de dois meses foi suspenso a Z e a E, mantendo-se apenas o tratamento por mais 7 meses com R e I. No decorrer deste internamento o doente realizou ainda investigação imunológica complementar, nomeadamente doseamento de imunoglobulinas séricas, que não revelou alterações. Por apresentar sequelas motoras pós-cirúrgicas foi proposto para programa de reabilitação em regime de internamento no Centro de Reabilitação da Região Centro Rovisco Pais (CMRRC-RP), onde esteve internado no período entre 14/5/2016 e 29/1/2017. À admissão apresentava um quadro neuromotor de tetraplegia com força muscular (FM) de grau (G) 4 nos membros superiores e de G3 em ambos os membros inferiores, segundo a escala Medical Research Council (MRC). Objetivou-se hipotonia a nível dos membros inferiores e disartria. Funcionalmente apresentava dependência parcial/total para a maioria das atividade de vida diária (AVD), nomeadamente no vestir/despir, na realização da sua higiene pessoal, alimentação por mão própria, transferências e marcha, estando dependente de cadeira de rodas (CR) que não conseguia manobrar. Encontrava-se incontinente relativamente aos esfíncteres anal e vesical a apresentava disfagia para líquidos. No que diz respeito à linguagem, para além de disartria, não apresentou outras alterações. Segundo a Medida de Independência Funcional (MIF) apresentou uma pontuação de 54/126 pontos (MIF motora=24/91 e MIF cognitiva=30/35).
Foi inserido num PR multidisciplinar, individualizado e de intensidade crescente com objetivo de recuperar os défices musculares e neurológicos, nomeadamente, fortalecimento muscular, recondicionamento cardiorrespiratório, treino de equilíbrio estático e dinâmico, ortostatismo e marcha, e da deglutição, ao mesmo tempo que se evitaram contraturas musculares e limitações articulares.
Na fase inicial do internamento o doente apresentou eventos adversos relativos aos tuberculostáticos (náuseas, vómitos e diarreia) e que interferiram significativamente com a sua participação no PR. Foram adotadas medidas de controlo farmacológico e nutricional com resposta favorável.
O doente apresentou evolução favorável com o PR, sendo que após 7 meses de internamento e à data de alta verificou-se uma recuperação total da FM, com exceção dos músculos flexores da anca direita quando avaliados contra resistência (G4). Foi possível a aquisição da capacidade de verticalização e realização de transferências de forma autónoma, bem como da capacidade de marcha segura com auxílio de andarilho de 4 pontas. Objetivou-se melhoria da disfagia com ensino de estratégias e treino de técnicas de deglutição, recorrendo a espessante para líquidos e adaptação da dieta. O doente manteve-se sem controlo de esfíncteres. Verificou-se um ganho de 39 pontos na MIF, ficando com 93/126 (MIF motora=58/91 e MIF cognitiva=35/35).
Discussão
O diagnóstico de tuberculoma deve ser sempre considerado como diagnóstico de exclusão na presença de massas cerebrais, mesmo em doentes imunocompetentes e sem história de doença tuberculosa, como no caso deste doente6. A clínica e os exames laboratoriais são frequentemente inespecíficos e apenas o exame histopatológico permite o diagnóstico definitivo7. Nenhum método diagnóstico de imagem, inclusive a RM-CE, permite diferenciar um tuberculoma cerebral de outra massa intracraniana, sendo por isso considerado um verdadeiro desafio clínico3. É fundamental o início precoce do tratamento com recurso a um esquema de tuberculostáticos, sendo a abordagem cirúrgica reservada para casos mais complexos (sintomatologia, dúvidas de diagnóstico, ausência de resposta ao tratamento médico), como aconteceu neste caso.
A reabilitação de pacientes após craniotomia e excisão de massas intracerebrais é uma parte fulcral do tratamento, devendo ter início o mais precocemente possível. A multidisciplinaridade da equipa é fundamental para a identificação de problemas, recuperação funcional máxima e reinserção do doente no seu meio social. A maioria destes doentes apresenta défices neurológicos complexos, com marcada dependência nas AVD, e por isso com necessidade de um PR especializado, intensivo e abrangente, em regime de internamento. Neste sentido a verticalização precoce, a mobilização articular passiva e o fortalecimento muscular são fundamentais na fase inicial do programa de reabilitação, nomeadamente para prevenir sequelas da imobilização8. O ensino nas transferências, com recurso a tábua de transferências, é importante ao permitir a passagem para CR e, assim, maior autonomia e participação. O apoio da terapia ocupacional no treino de AVD, da terapia da fala no ensino de estratégias para lidar com a disartria e disfagia, e da psicologia no controlo da ansiedade e humor depressivo, são também chave no PR. Neste caso, o doente teve um longo período de internamento, justificável pela complexidade do caso, nomeadamente pela ocorrência de eventos adversos (náuseas, vómitos e diarreia) que motivaram a permanência no leito por longos períodos de dias, interferindo significativamente com o PR e ainda pelos ganhos adquiridos6. Após craniotomia os doentes apresentam na sua maioria múltiplos défices, facto que pode justificar um ganho em todos os itens na MIF, tal como aconteceu neste caso (ganho de 39 pontos na MIF).
O doente teve alta para o domicílio, após a sua adaptação e ensino à família sobre a patologia e o potencial de reabilitação.
O prognóstico vital de um tuberculoma cerebral é favorável, não sendo expectável alterações da esperança média de vida do doente, assim como o prognóstico funcional, desde que o tratamento seja atempado e associado a um PR precoce9. Assim, é de esperar uma recuperação funcional com ganhos na autonomia nas AVD, maior nos primeiros meses após a cirurgia, mas que se prolonga mesmo após o internamento.
Este caso permite concluir que uma estratégia médico-cirúrgica combinada com um PR multidisciplinar é fundamental na identificação, tratamento e recuperação nesta patologia.
Figura I
Radiografia simples do tórax
Figura II
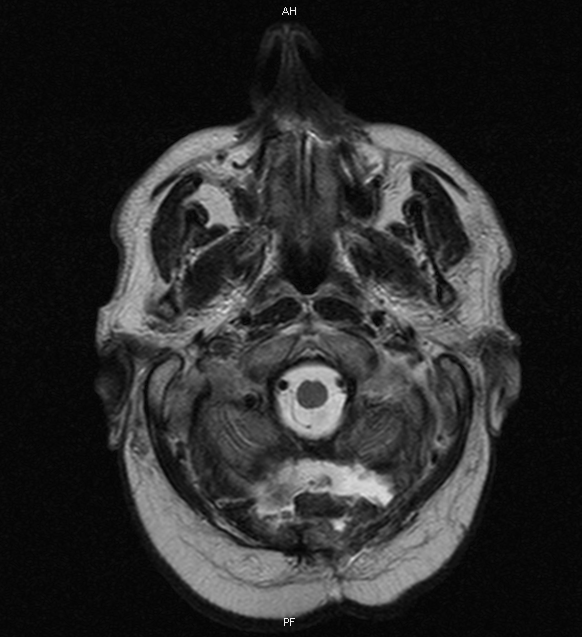
RMN-CE revelando a presença de massa cerebelosa
BIBLIOGRAFIA
1. Barroso E, Brígido T, Amaral A, Pinheiro V. Tuberculoma cerebral. Jornal de Pneumologia, 2002; vol.28(1):55-8.
2. Pgnatar C, Rodrigues A. Meningite tuberculosa. In: Prado FC, Ramos JR, eds Atualização terapêutica. 18a ed São Paulo: Artes Médicas, 1977;11-2.
3. Branco C, Oliveira B, Medeiros G, Araújo S. Meningoencefalite tuberculosa: observação de um caso incomum. Pulmão (RJ) 2000;9:77-84.
4. Onay D, Orta J, Quero E, Rojas M, Lopez C, Diaz V. Tuberculoma cerebral: reporte de um caso. Arch Hosp Vargas 1996;38:167-70.
5. Costa O, Silva F, Fabião M, Jorge M, Silva G, Balzano C. Tuberculoma cerebral simulando neoplasia. Arq Bras Neurocirurg 1995;14:152-5.
6. Artico M, De Caro G, Carloia S, Salvati M, DAmbrosio M, Delfini Ramsden. Advances in diagnosis, treatment and prognosis of intracerebral tuberculomas in the last 50 years. Report of 21 cases. Neurochirurgie 1999;45:129-33.
7. Jinkins J. Computed tomography of intracranial tuberculosis. Neuroradiology 1991;33:126-35.
8. Pratibha S. Central nervous system tuberculosis. Curr Treat Opt Infect Dis 2001, 3:481492.
9. Bagga A, Kalra V, Ghai P. Intracranial tuberculoma. Evaluation and treatment. Clin Pediatr 1988; 27:487.



