Introdução
A esclerose sistémica (ES) é uma doença autoimune caracterizada pela fibrose progressiva da pele e de órgãos internos e por uma vasculopatia obliterativa.1 É uma doença relativamente rara, mais frequente no sexo feminino2. Apesar de afetar todas as faixas etárias, apresenta um pico de incidência entre os 30-50 anos2, sendo incomum após os 65 anos3.
De acordo com a literatura, os doentes com ES de início no idoso tendem a apresentar um fenótipo distinto nas manifestações clínicas, envolvimento orgânico e prognóstico.4 Comparativamente a doentes mais jovens, apresentam maior frequência de fibrose pulmonar, hipertensão arterial pulmonar (HAP), insuficiência cardíaca (IC) e envolvimento renal.3,4 Estes doentes apresentam fenómeno de Raynaud menos grave, com menor risco de úlceras cutâneas e possuem maior prevalência de anticorpos anti-centrómero (ACA).3,5 O prognóstico da doença no idoso é controverso, com alguns estudos a apontarem para uma maior agressividade clínica6,7, enquanto outros indicam um curso mais benigno4,5.
Este artigo apresenta um caso incomum de uma doente com diagnóstico de ES estabelecido em idade avançada.
Caso Clínico
Doente do sexo feminino, 87 anos, caucasiana, autónoma, com antecedentes pessoais de hipertensão arterial (HTA), diabetes mellitus tipo 2, IC, hiperuricemia e internamento prévio por IC descompensada por pneumonia. Estava medicada em ambulatório com candesartan, furosemida, bisoprolol, ácido acetilsalicílico, metformina e alopurinol.
Na consulta, referiu de novo, poliartralgias de ritmo inflamatório nas mãos, sobretudo sobre as articulações metacarpofalângicas (MCF) e interfalângicas (IF) proximais e distais, de início há 2 anos, associado a incapacidade funcional. Ao exame objetivo apresentava bom estado geral e cognitivo, puffy hands, esclerodactilia, fenómeno de Raynaud trifásico, esclerose cutânea até aos cotovelos, microstomia, telangiectasias da face, nariz afilado e nódulos de Heberden e Bouchard (fig. 1). A doente apresentava envolvimento cutâneo com fibrose quantificada em 12 pontos pelo Modified Rodnan Skin Score.
Analiticamente apresentava anemia normocítica normocrómica (hemoglobina 11,1g/dL), VS 65mm/h, PCR 1,290mg/dL, Pró-BNP 875pg/mL, sem alterações da função renal, ionograma ou perfil hepático e sem alterações na avaliação sumária de urina. A nível serológico apresentava título de anticorpos antinucleares (ANA) elevado (1/640, padrão granular fino) mas com fator reumatoide, anticorpo contra péptidos citrulinados (anti-CCP), ACA, anti-Scl-70 e anti-DNA negativos. Radiograficamente apresentava alterações degenerativas difusas e redução do espaço articular envolvendo as articulações MCF e IF proximais e distais, além de rizartrose bilateral (fig. 2). A capilaroscopia do leito ungeal revelou densidade capilar diminuída, pequenas áreas avasculares, dilatações segmentares e homogéneas muito frequentes, hemorragia capilar frequente, escassos fenómenos de neovascularização e presença de megacapilares, sugestivo de ES de padrão ativo em transição para tardio.
Admitiu-se o diagnóstico de ES pelos critérios de classificação do Colégio Americano de Reumatologia e Liga Europeia Contra o Reumatismo (ACR/EULAR). Para avaliar o envolvimento orgânico e exclusão de síndrome paraneoplásico foram realizados estudos adicionais. A ausência de alterações na TC-Tórax excluiu doença pulmonar intersticial (DPI). As provas de função respiratória revelaram limitação discreta da permeabilidade das vias aéreas, sem compromisso da capacidade de difusão alvéolo-capilar. O ECG demonstrou ritmo sinusal e o ecocardiograma revelou hipertrofia concêntrica das paredes do ventrículo esquerdo, com boa função sistólica global, compatível com cardiopatia hipertensiva.
A doente foi medicada com prednisolona em baixa dose (5mg/dia), hidroxicloroquina 400mg/dia, nifedipina 30mg/dia e pentoxifilina 1200mg/dia. Realizou programa de reabilitação visando massagem manual e mobilização passiva das mãos, complementada com a aplicação de parafina e ultrassons subaquáticos, apresentando aumento nas amplitudes articulares e franca melhoria da funcionalidade.
A doente manteve seguimento na consulta, apresentando um padrão estável da doença, sem evolução da esclerose cutânea ao fim de 1 ano. Ao exame clínico objetivou-se redução da atividade inflamatória das mãos, melhoria do fenómeno de Raynaud e da funcionalidade, com maior autonomia nas atividades diárias. A fig. 3 apresenta o cronograma do caso clínico.
Discussão
Este caso clínico descreve uma apresentação incomum de ES pelo início em idade geriátrica. Num estudo de 2300 doentes seguidos num centro de ES nos Estados Unidos da América, apenas 9% dos doentes apresentaram início da doença após os 65 anos.3 A abordagem diagnóstica e terapêutica de ES no idoso pode ser particularmente difícil pelas múltiplas comorbilidades e polimedicação. Na literatura está descrito uma demora média de 8,5 anos no diagnóstico da ES de início geriátrico comparativamente a 4,3 anos em doentes mais jovens.8
Na doente apresentada, o diagnóstico de ES foi essencialmente clínico, traduzido pela presença de fenómeno de Raynaud, esclerose cutânea, microstomia e telangiectasias da face. A capilaroscopia, pela presença de megacapilares, confirmou um padrão patognómico de ES9, revelando-se complementar no diagnóstico. O fenómeno de Raynaud, presente em quase todos os doentes com ES, demonstra a importância da disfunção endotelial na patogénese desta doença. O vasospasmo origina uma lesão estrutural e funcional do endotélio com edema subendotelial, agregação plaquetar e migração de linfócitos para os tecidos onde vão ativar fibroblastos e, consequentemente, provocar a fibrose tecidular característica da ES.9
Apesar da presença de ANA em elevado título, os auto-anticorpos específicos da ES (ACA e anti-Scl-70) foram negativos. Na literatura está descrito que os ANA estão presentes em 95% dos doentes com ES mas são inespecíficos.9,10Os ACA e anti-Scl-70 são mais específicos desta patologia, porém, tal como neste caso, nem sempre estão presentes3. A prevalência destes anticorpos varia conforme o subtipo e fenótipo da ES. Os ACA são detetados em 60-80% dos doentes com a forma localizada, mas em menos de 5% dos doentes com a forma difusa.10 Já os anti-Scl-70 são detetados em 30-40% dos doentes com a forma difusa da doença, mas em menos de 10% dos doentes com a forma localizada.10 Um estudo recente, realizado em Portugal, identificou uma maior prevalência de ACA em doentes com início da doença no idoso (87,1%) comparativamente a doentes mais jovens (45,7%), sem diferença significativa na prevalência dos anticorpos anti-Scl-70 entre os dois grupos.8
Na literatura está descrito que o envolvimento pulmonar é frequente e representa a principal causa de morte da ES.2,11 As duas principais formas são a DPI e a doença vascular pulmonar, nomeadamente a HAP.11 Adicionalmente, está descrito que os doentes geriátricos apresentam com maior frequência DPI, HAP, IC, arritmias e envolvimento renal do que os doentes com apresentação em idade mais precoce.3,4 No entanto, tal não se verificou nesta doente. Do ponto de vista cardíaco, não foram identificadas arritmias e, a nível estrutural, identificou-se hipertrofia ventricular compatível com repercussão da HTA e não da ES. Isto constitui um achado favorável pois está descrito que o envolvimento cardíaco na ES representa um fator de mau prognóstico12. Nesta doente, a ligeira elevação do pró-BNP, poderá ser integrado no contexto da IC conhecida. No entanto, sabe-se que, o pró-BNP pode representar um marcador de HAP nos doentes com ES12. Assim, em alguns casos poderá justificar-se a realização de cateterismo cardíaco uma vez que a ecocardiografia apresenta limitação em quantificar a pressão da artéria pulmonar.9
No tratamento desta doente seguiram-se as recomendações das guidelines da ACR/EULAR13. Houve melhoria das puffy hands e do fenómeno de Raynaud sob baixa dose de corticoide, hidroxicloroquina, nifedipina e pentoxifilina. Não se registou progressão da esclerose cutânea ao fim de 1 ano de seguimento.
A ES pode originar perda da capacidade funcional em realizar tarefas de vida diárias. A Fisiatria pode desempenhar um papel central na funcionalidade destes doentes. Vários estudos demonstraram o benefício da fisioterapia no fortalecimento muscular e aumento da funcionalidade global e da terapia ocupacional na aquisição de motricidade fina e funcionalidade da mão.14 A aplicação de parafina adicionalmente à realização de exercícios manuais em doentes com ES apresenta melhores resultados em termos de mobilidade articular, elasticidade cutânea e a funcionalidade manual comparativamente à realização isolada de exercícios manuais.15 No entanto, estes resultados tendem a desaparecer após terminar o programa de reabilitação, sendo necessário programas contínuos ou regulares para manter os benefícios.14
Este artigo ilustra um caso infrequente de ES de aparecimento no idoso. O diagnóstico precoce, mesmo nesta faixa etária, pode melhorar o prognóstico e antecipar complicações desta doença do tecido conjuntivo. A multidisciplinaridade envolvendo a Medicina Interna, a Reumatologia e a Fisiatria permitiram elaborar um plano terapêutico adequado, proporcionando uma evolução clínica e funcional favorável.
Figura I
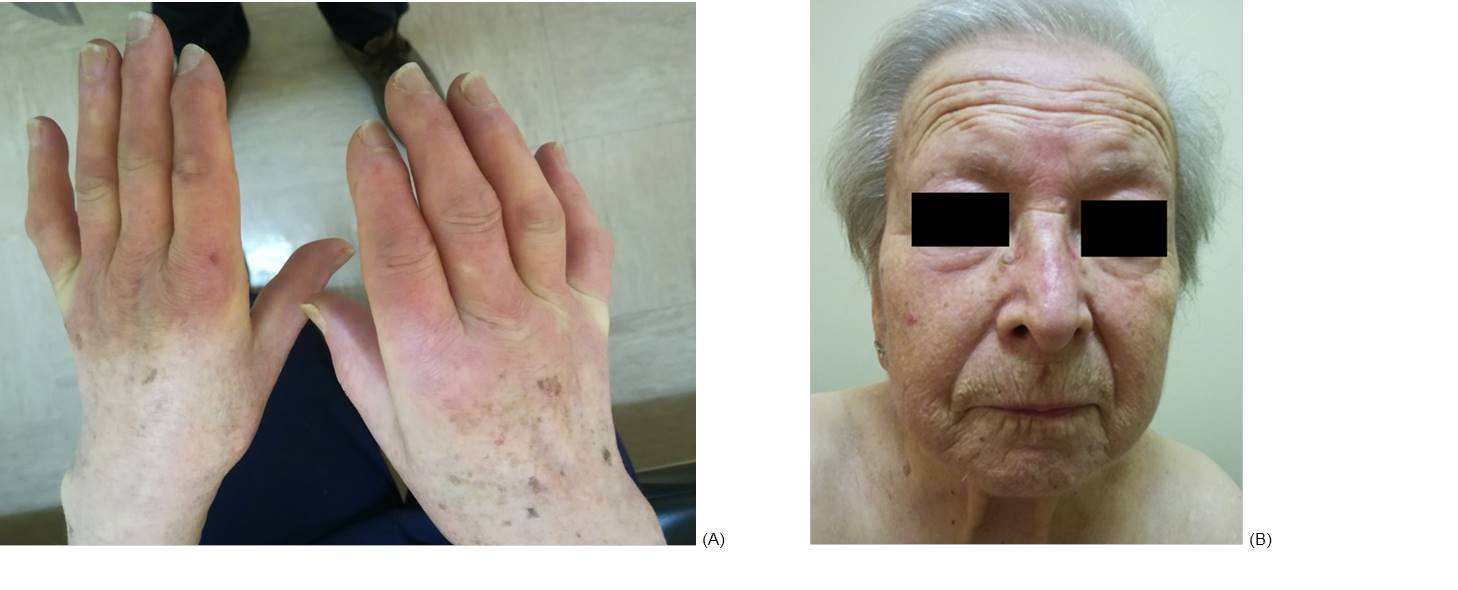
Manifestações clinicas da doente. (A) Mãos. Evidencia-se a presença de esclerodactilia, espessamento cutâneo, fenómeno de Raynaud e desenvolvimento de contracturas bilateralmente. (B) Face. Salienta-se a presença de microstomia, telangiectasias e nariz afilado.
Figura II
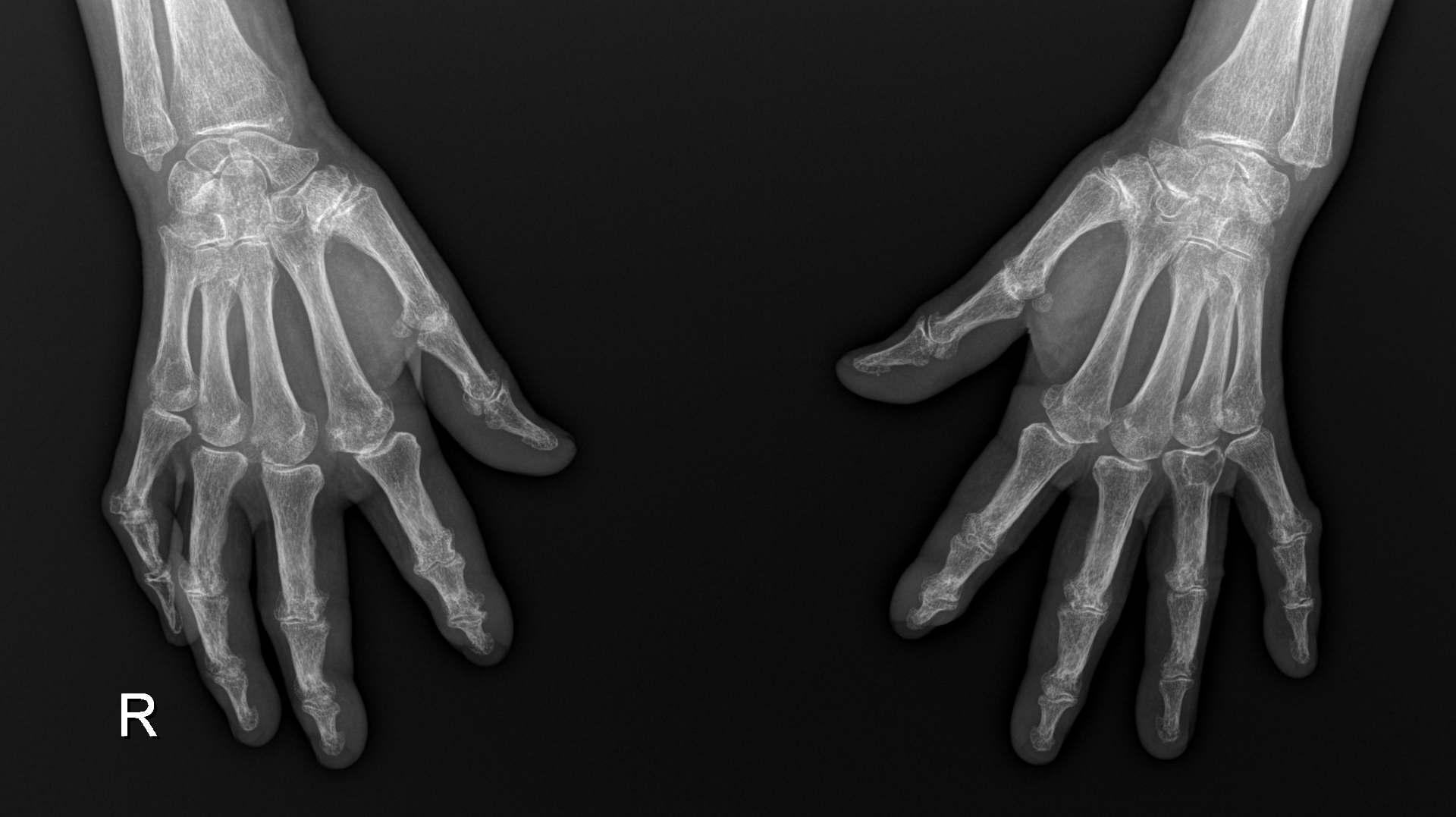
Radiografia das mãos. Evidencia-se uma difusa redução do espaço articular envolvendo as articulações MCF e IF proximais e distais, além da existência de rizartrose bilateralmente e desenvolvimento de contraturas.
Figura III
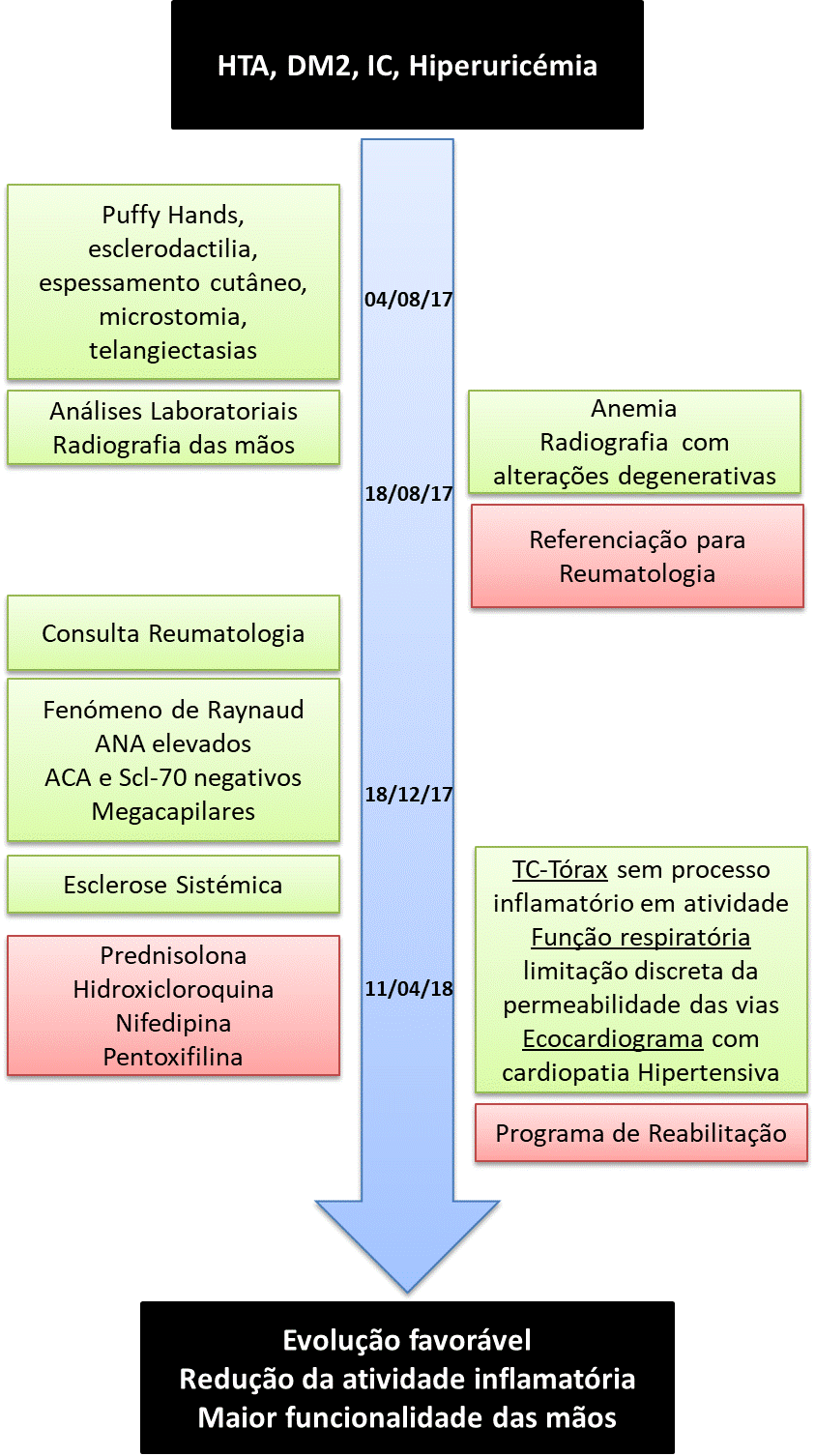
Cronograma do caso clinico
BIBLIOGRAFIA
1. Tamby MC, Guillevin Y, Mouthon L. New insights into the patogenesis of systemic sclerosis. Autoimmun. 2003;2(3):152-7.
2. Barnes J, Mayes M. Epidemiology of systemic sclerosis: incidence, prevalence, survival, risk factors, malignancy, and environmental triggers. Curr Opin Rheumatol. 2012;24(2):165-70.
3. Manno RL, Wigley FM, Gelber AC, Hummers LK. Late-age onset scleroderma. J Rheumatol. 2011;38(7):1317-25.
4. Alba MA, Velasco C, Simeón CP, Fonollosa V, Trapiella L, Egurbide MV, et al. Early- versus late-onset systemic sclerosis: differences in clinical presentation and outcome in 1037 patients. Medicine. 2014;93(2):73-81.
5. Hugle T, Schuetz P, Daikeler T, Tyndall A, Matucci-Cerinic M, Walker UA, et al. Late-onset systemic sclerosis - a systematic survey of the EULAR scleroderma trials and research group database. Rheumatology. 2011;50(1):161-5.
6. Chang B, Schachna L, White B, Wigley FM, Wise RA. Natural history of mild-moderate pulmonary hypertension and the risk factors for severe pulmonary hypertension in scleroderma. J Rheumatol. 2006;33(2):269-74.
7. Mayes MD, Lacey JV, Beebe-Dimmer J, Gillespie BW, Cooper B, Laing TJ, et al. Prevalence, incidence, survival, and disease characteristics of systemic sclerosis in a large US population. Arthritis Rheum. 2003;48(8):2246-55.
8. Luís M, Costa F, Carmo A, Ferreira J, Santiago T, Cunha R, et al. Early versus late-onset systemic sclerosis: are there clinical and immunological differences? Annals of the Rheumatic Diseases. 2018;77:1106-7.
9. Coelho PC, Cunha I, Cruz M, Salvador MJ, Santos MJ. Manual Prático Esclerose sistémica GEDRESIS.
10. Steen VD. Autoantibodies in Systemic Sclerosis. Semin Arthritis Rheum. 2005;35(1):35-42.
11. Rubio-Rivas M, Royo C, Simeón CP, Corbella X, Fonollosa V. Mortality and survival in systemic sclerosis: systematic review and meta-analysis. Semin Arthritis Rheum. 2014;44(2):208-19.
12. Rangarajan V, Matiasz R, Freed BH. Cardiac complications of systemic sclerosis and management: recent progress. Curr Opin Rheumatol. 2017;29(6):57484.
13. Kowal-Bielecka O, Fransen J, Avouac J, Becker M, Kulak A, Allanore Y, et al. Update of EULAR recommendations for the treatment of systemic sclerosis. Ann Rheum Dis. 2017;76(8):1327-39.
14. Poole JL. Musculoskeletal rehabilitation in the person with scleroderma. Curr Opin Rheumatol. 2010;22(2):205-2012.
15. Sandqvist G, Akesson A, Eklund M. Evaluation of paraffin bath treatment in patients with systemic sclerosis. Disabil Rehabil. 2004;26(16):981-7.




